Sinovitis: quu00e9 es, su00edntomas, causas y tratamiento
Sinovitis: qué es, síntomas, causas y tratamiento
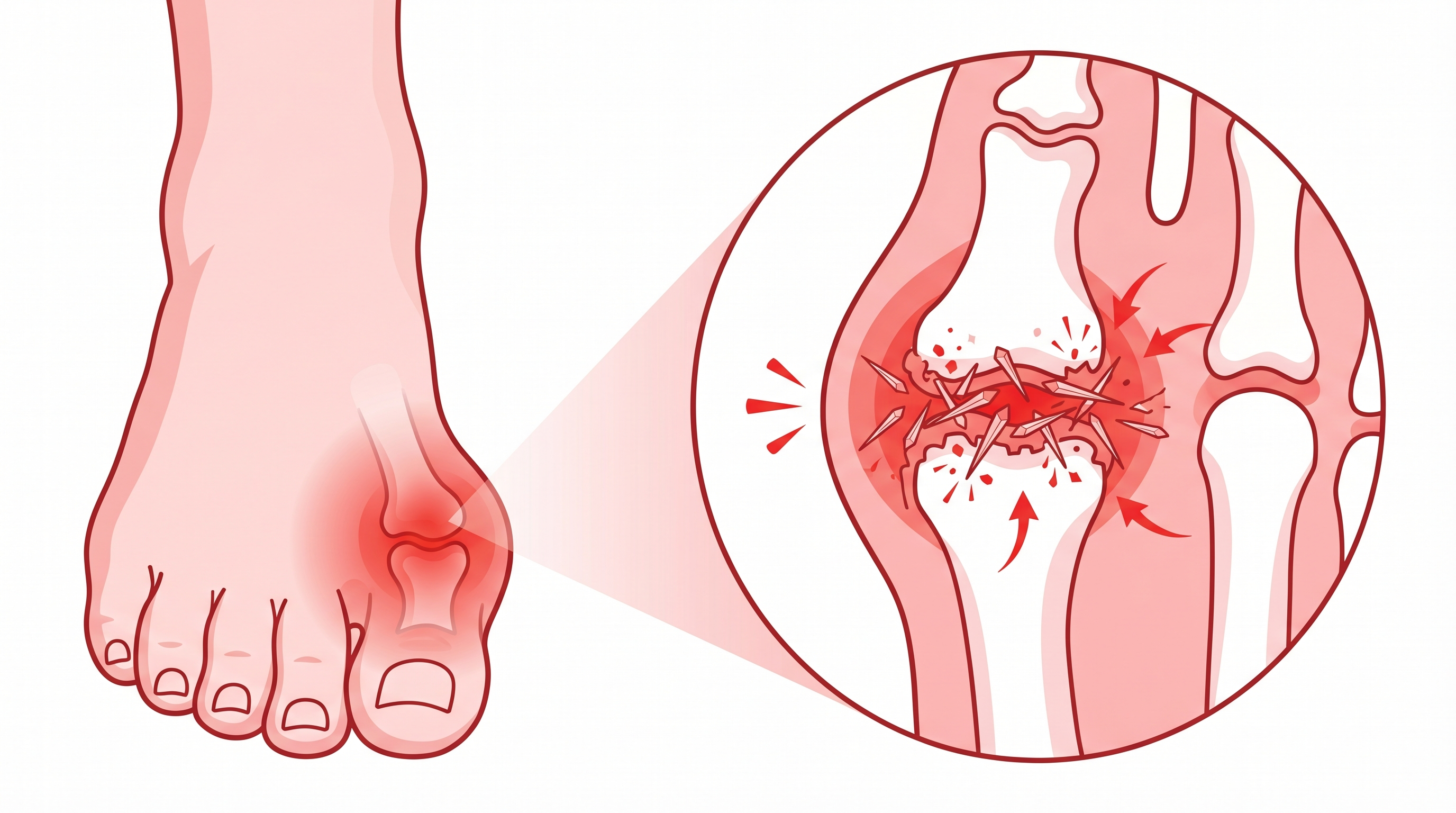
La sinovitis es una inflamación de la membrana sinovial, el tejido que recubre el interior de las articulaciones y fabrica el líquido que las mantiene lubricadas. Cuando esa membrana se irrita y se hincha, la articulación duele, se calienta y pierde movilidad. No es un diagnóstico menor: si no se trata a tiempo puede dañar el cartílago de forma permanente.
Aparece sobre todo en rodilla, cadera, tobillo y dedos de la mano, aunque puede afectar cualquier articulación. La padecen tanto deportistas jóvenes tras un esguince como personas mayores con enfermedades reumáticas crónicas. La causa importa mucho, porque el tratamiento depende directamente de ella.
¿Qué es exactamente la sinovitis?
La membrana sinovial tiene dos funciones: recubrir y proteger la cápsula articular, y secretar líquido sinovial. Ese líquido nutre el cartílago y actúa como amortiguador en cada movimiento. En condiciones normales la membrana es fina, casi invisible. Cuando se inflama, se engrosa, produce líquido en exceso y genera una presión interna que el cuerpo registra como dolor.
Lo que complica el diagnóstico es que la sinovitis no es una enfermedad autónoma sino la expresión visible de algún problema de fondo. Puede anunciar una artritis reumatoide que todavía no se ha manifestado con claridad, una infección articular, un traumatismo reciente o una alteración metabólica. Por eso el médico no solo trata la inflamación: busca la causa.
Tipos de sinovitis
Bajo ese nombre se agrupan varias formas distintas, con orígenes y pronósticos muy diferentes.
Sinovitis aguda y sinovitis crónica
La forma aguda aparece de golpe, muchas veces tras un traumatismo, una infección o una reacción del sistema inmune. El dolor es intenso pero, con el tratamiento correcto, suele ceder en pocas semanas. La forma crónica es otra historia: se prolonga meses o años y casi siempre está ligada a enfermedades como la artritis reumatoide o la artritis psoriásica. Aquí, si la enfermedad de base no se controla bien, la inflamación sostenida va destruyendo cartílago y hueso de forma progresiva.
Sinovitis reactiva
El sistema inmune reacciona a una infección que ocurre lejos de la articulación, generalmente en el tracto digestivo o urogenital. La articulación en sí no está infectada, pero sufre la respuesta inflamatoria. Es más frecuente en adultos jóvenes y tiende a desaparecer cuando se resuelve la infección original.
Sinovitis vellonodular pigmentada
Una forma rara pero importante. El tejido sinovial crece de manera anormal y benigna, afectando principalmente a la rodilla. No es cancerosa, pero si no se extirpa puede destruir el cartílago y el hueso. El tratamiento es quirúrgico.
Sinovitis transitoria de cadera
La causa más frecuente de cojera repentina en niños de 3 a 10 años. Aparece a menudo después de un catarro o infección vírica y provoca dolor en cadera o muslo. Desaparece sola con reposo en dos o tres semanas. Aun así, siempre hay que evaluarla médicamente para descartar una artritis séptica, que sí es urgente.
Síntomas principales
El cuadro clínico varía según la articulación afectada y la causa, pero hay señales que aparecen casi siempre.
El dolor es el síntoma central. Se describe como profundo, constante, localizado dentro de la articulación. Empeora al moverse y, en los casos más severos, sigue presente incluso en reposo. La hinchazón es visible: la articulación aumenta de tamaño por la acumulación de líquido, lo que los médicos llaman derrame articular.
La rigidez matutina es otro rasgo habitual en la sinovitis crónica, parecido a lo que ocurre con el dolor de articulaciones y cansancio de origen inflamatorio. La articulación cuesta arrancar por las mañanas, a veces durante más de treinta minutos. El calor local y el enrojecimiento de la piel sobre la articulación aparecen cuando hay un componente infeccioso o inflamatorio agudo.
Cuando el derrame es importante, el paciente nota una sensación de presión o de tensión, como si hubiera «algo dentro». El rango de movimiento se limita: doblar o extender la articulación se vuelve difícil y doloroso.
Causas y factores de riesgo
La lista de causas posibles es larga. No siempre está claro desde el principio cuál es la responsable.
Enfermedades inflamatorias e inmunológicas
La artritis reumatoide encabeza esta categoría. El sistema inmune ataca la membrana sinovial por error, generando una inflamación que nunca se apaga del todo sin tratamiento. Lo mismo pasa en la espondilitis anquilosante y otras espondiloartropatías: la sinovitis es una de sus manifestaciones más frecuentes.
Traumatismos y sobreuso
Un golpe directo, una torcedura fuerte o el uso repetitivo de una articulación pueden irritar la membrana sinovial. Los deportistas son especialmente vulnerables en rodillas, tobillos y hombros. También aparece en personas que hacen trabajos manuales repetitivos durante muchos años.
Infecciones
Las bacterias pueden infectar directamente la articulación (artritis séptica) o provocar una sinovitis reactiva a distancia. Infecciones estreptocócicas, enfermedades de transmisión sexual como la clamidia, e incluso algunas gastroenteritis bacterianas están entre las causas documentadas.
Enfermedades metabólicas
La gota articular y la pseudogota provocan episodios agudos de sinovitis cuando los cristales de ácido úrico o de pirofosfato de calcio se depositan dentro de la articulación. Esos episodios pueden ser tan intensos que se confunden con una artritis infecciosa.
Factores de riesgo generales
Antecedentes familiares de enfermedades autoinmunes, ser mujer (sobre todo en la artritis reumatoide), practicar deportes de contacto, fumar y el sedentarismo aumentan el riesgo. La obesidad añade carga mecánica extra sobre las articulaciones, lo que acelera la irritación de la membrana sinovial.
Diagnóstico
El médico empieza siempre por la exploración física: evalúa la hinchazón, el calor local, el dolor a la palpación y hasta dónde llega el movimiento articular. La historia clínica —enfermedades previas, medicamentos, lesiones recientes— orienta mucho el diagnóstico.
La ecografía articular ha ganado mucho protagonismo en los últimos años porque permite ver directamente el engrosamiento de la membrana sinovial y detectar derrame aunque sea pequeño. La resonancia magnética va más lejos: muestra el estado del cartílago, el hueso y los tejidos blandos con gran detalle. Las radiografías se reservan para descartar fracturas o evaluar daño óseo en fases avanzadas.
En sangre se miden marcadores de inflamación como la proteína C reactiva y la velocidad de sedimentación. Según la sospecha clínica se añaden el factor reumatoide, los anticuerpos anti-CCP, el ácido úrico o cultivos bacterianos. Cuando hay derrame abundante se puede hacer una artrocentesis: se extrae líquido con una aguja, se analiza en laboratorio y se identifican cristales, bacterias u otras alteraciones.
Tratamiento de la sinovitis
El tratamiento varía según la causa, pero hay un núcleo de medidas que se aplican en casi todos los casos.
Reposo y protección articular
Reducir la carga sobre la articulación inflamada es el primer paso. No significa quedarse en cama, sino evitar los movimientos que agravan el dolor. En la fase aguda puede ser útil una férula o un vendaje funcional durante unos días. El frío local en las primeras 48-72 horas ayuda a frenar la inflamación.
Antiinflamatorios
Los AINEs (ibuprofeno, naproxeno, diclofenaco) son la primera línea. Alivian el dolor y reducen la inflamación. Cuando no bastan, el médico puede prescribir corticosteroides orales o infiltraciones de cortisona directamente en la articulación. Esas inyecciones ofrecen alivio rápido, pero no se pueden repetir indefinidamente porque debilitan el cartílago.
Tratamiento de la enfermedad de base
Si la sinovitis viene de una enfermedad autoinmune, controlarla es imprescindible. Los fármacos modificadores de la enfermedad (FAME) como el metotrexato y los biológicos como los inhibidores del TNF son los pilares en estos casos. Sin tratamiento de fondo, los brotes de sinovitis se repiten una y otra vez.
Fisioterapia y ejercicio
Cuando la inflamación aguda cede, la fisioterapia toma el relevo. Los ejercicios de fortalecimiento muscular estabilizan la articulación y reducen la presión sobre la membrana sinovial. El ultrasonido terapéutico, la electroterapia y las técnicas de movilización articular forman parte del repertorio habitual. Para quienes tienen artritis en las manos con sinovitis asociada, trabajar con un terapeuta ocupacional puede cambiar mucho la funcionalidad diaria.
Artrocentesis terapéutica
Cuando el derrame es muy grande y doloroso, extraer el exceso de líquido con una punción alivia la presión de forma inmediata. Después se suele inyectar un corticoide en la misma sesión para prolongar el efecto antiinflamatorio.
Cirugía
Se reserva para cuando los tratamientos conservadores fallan o hay daño estructural serio. La sinovectomía (extirpación quirúrgica de la membrana sinovial inflamada) se hace por artroscopia en la mayoría de los casos. En la sinovitis vellonodular pigmentada, la cirugía es el tratamiento de elección y a veces se combina con radioterapia local para reducir el riesgo de recaída.
Prevención: ¿se puede evitar?
Cuando la causa es una enfermedad autoinmune o genética, la prevención tiene un límite. Pero hay medidas que reducen el riesgo o evitan que los brotes se repitan.
Controlar el peso es probablemente lo más eficaz para las articulaciones de carga. Cada kilo de más multiplica la presión sobre rodillas y caderas. Una dieta equilibrada y ejercicio de bajo impacto (nadar, caminar, bicicleta estática) mantienen las articulaciones en mejor estado sin maltratarlas.
En el deporte, usar el equipamiento correcto, no saltarse los tiempos de recuperación y no ignorar el dolor al principio son hábitos que marcan la diferencia. Una lesión mal tratada es una de las vías más frecuentes hacia una sinovitis crónica.
Para quienes ya tienen una enfermedad inflamatoria, no abandonar el tratamiento en los períodos de remisión es clave. Entender bien la diferencia entre artritis y artrosis ayuda a tomar decisiones más informadas sobre el propio proceso.
¿Cuándo consultar al médico?
Algunas señales exigen atención rápida. Una articulación que se hincha de repente con fiebre, enrojecimiento intenso y calor puede ser una artritis séptica, que es una urgencia médica. Sin antibióticos intravenosos en pocas horas, el daño articular puede ser irreversible.
También conviene consultar sin esperar cuando el dolor articular dura más de dos semanas sin causa aparente, cuando la hinchazón no cede con antiinflamatorios habituales, cuando el dolor interrumpe el sueño o cuando aparecen síntomas sistémicos: pérdida de peso inexplicable, fatiga persistente o febrícula. Esas señales apuntan a una enfermedad sistémica que necesita diagnóstico.
Esperar a ver si se pasa solo es un error frecuente con la sinovitis. La inflamación prolongada sin tratamiento daña el cartílago. Cuanto antes se actúa, más fácil es frenar ese daño.
Sinovitis y calidad de vida
Vivir con sinovitis crónica afecta mucho más que la articulación. El dolor limita el trabajo, el descanso y el estado de ánimo. Las actividades que antes eran rutinarias —abrir un bote, subir escaleras, caminar media hora— pueden volverse un reto diario.
El abordaje tiene que ir más allá del fármaco. Los grupos de apoyo, la información clara sobre la enfermedad y el acompañamiento psicológico marcan una diferencia real en cómo el paciente convive con su diagnóstico. Ajustar las expectativas y aprender a gestionar los brotes forma parte del tratamiento tanto como el ibuprofeno.
La mayoría de las personas con sinovitis bien tratada recuperan una buena funcionalidad articular. No siempre es un camino rápido, pero con el diagnóstico correcto y el tratamiento adecuado, la calidad de vida puede mejorar de forma significativa.