Diferencia entre artritis y artrosis: guía clara para entenderlas
Diferencia entre artritis y artrosis: guía clara para entenderlas
La diferencia entre artritis y artrosis aparece constantemente en las consultas de reumatología, y con razón: se confunden todo el tiempo. Pero no son lo mismo. Tienen causas distintas, se comportan de forma diferente y requieren tratamientos que no se pueden intercambiar. Si tienes articulaciones inflamadas o llevas meses con dolor sin un diagnóstico claro, entender esta diferencia puede cambiar mucho el rumbo de tu tratamiento.
Esta guía compara ambas enfermedades de manera directa: síntomas, diagnóstico, qué pruebas pedir y qué opciones de tratamiento existen. Está pensada para cualquier persona que quiera entender qué le pasa, no solo para pacientes.
- Artritis: inflamación activa en la articulación, de origen autoinmune o infeccioso.
- Artrosis: desgaste del cartílago articular por uso y tiempo.
- Las dos duelen. Pero el mecanismo, la población afectada y el tratamiento son distintos.
¿Qué es la artritis?
La artritis no es una sola enfermedad. Es un paraguas que agrupa más de 100 patologías con algo en común: inflamación en una o varias articulaciones. La raíz griega lo dice claro: arthron (articulación) más itis (inflamación). En muchos de estos casos, el sistema inmunitario ataca los propios tejidos articulares por error, sosteniendo un proceso inflamatorio que no se apaga.
Según la OMS, las enfermedades reumáticas afectan a más del 20% de los adultos en todo el mundo. En España, se calcula que unos 7 millones de personas tienen alguna forma de artritis.
Tipos principales de artritis
Hay varias formas clínicas bien diferenciadas:
- Artritis reumatoide (AR): enfermedad autoinmune que ataca sobre todo las articulaciones pequeñas de manos y pies. La artritis reumatoide en las manos es una de sus formas más reconocibles y limitantes en el día a día.
- Artritis psoriásica: va ligada a la psoriasis. Puede afectar cualquier articulación y con frecuencia inflama también los tendones.
- Artritis séptica: infección bacteriana o vírica directa en la articulación. Es una urgencia médica.
- Artritis gotosa: depósito de cristales de urato monosódico, casi siempre en el primer dedo del pie.
- Artritis reactiva: respuesta a una infección en otro lugar del organismo, como el intestino o las vías urinarias.
Síntomas que indican artritis
El tipo de artritis marca mucho la presentación clínica, pero hay señales que se repiten:
- Dolor de tipo inflamatorio: empeora cuando estás quieto y mejora cuando te mueves.
- Rigidez matutina que dura más de 30 o 60 minutos.
- Articulación hinchada, caliente o enrojecida.
- Cansancio generalizado y malestar que no tiene una causa clara.
- En las formas autoinmunes, puede haber afectación de riñones, pulmones o corazón.
No es raro que los pacientes noten también dolor de articulaciones y cansancio al mismo tiempo, lo que complica bastante el diagnóstico al principio.
¿Qué es la artrosis?
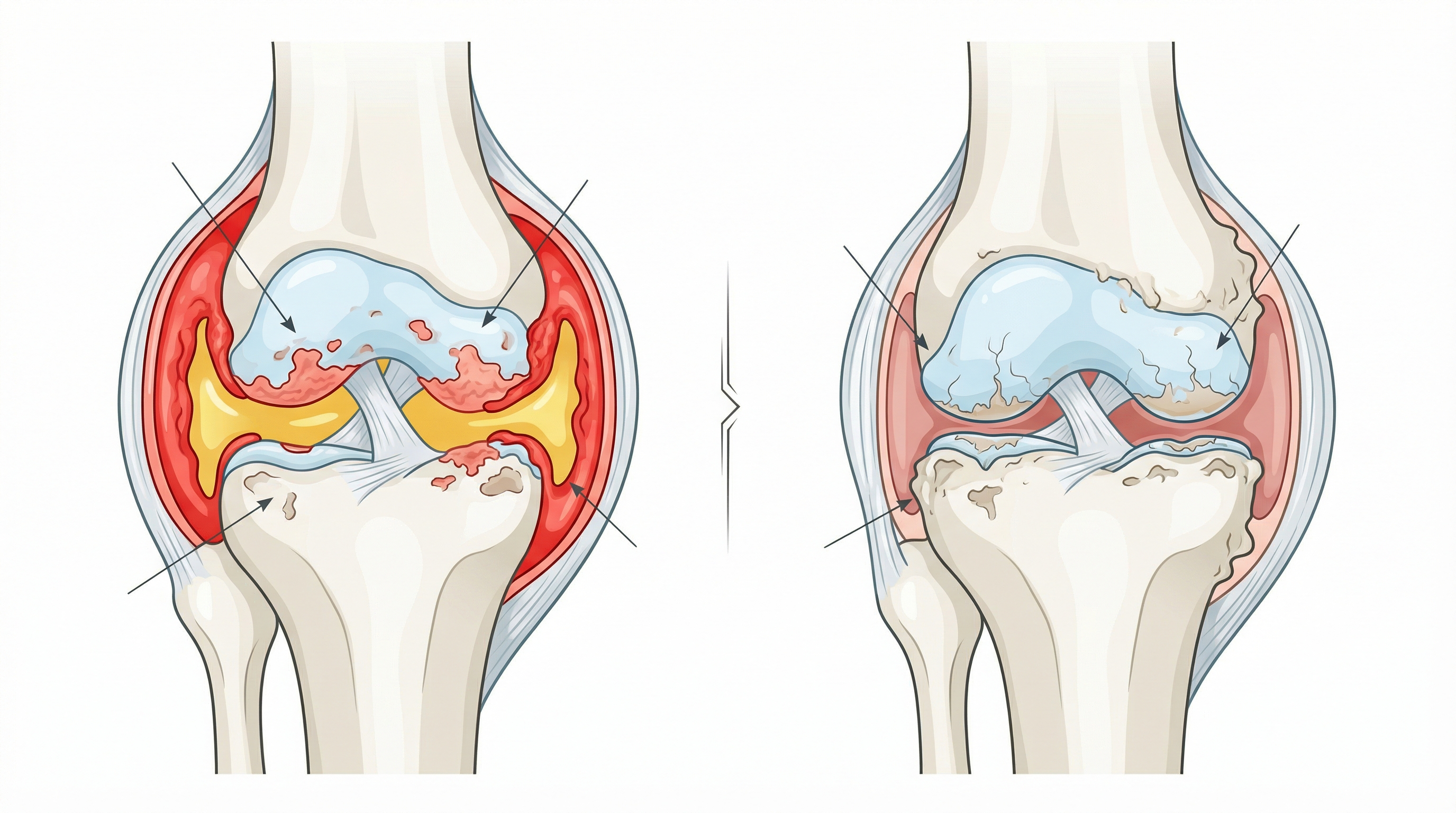
La artrosis, u osteoartritis, es la enfermedad articular más común del mundo. No hay inflamación sistémica ni ataque inmunológico. Lo que ocurre es un desgaste progresivo del cartílago que protege los extremos de los huesos. Cuando ese cartílago se va deteriorando, los huesos rozan entre sí. Eso duele, rigidiza la articulación y con el tiempo la deforma.
La Sociedad Española de Reumatología (SER) estima que la artrosis afecta a más de 7 millones de españoles. A partir de los 50 años la prevalencia sube de forma notable: el 30% de las personas entre 45 y 64 años y hasta el 65% de los mayores de 65 tienen signos radiológicos de artrosis, aunque muchos no tienen síntomas.
Articulaciones más afectadas
A diferencia de la artritis reumatoide, que prefiere las articulaciones pequeñas, la artrosis va a donde hay más carga mecánica:
- Rodillas (gonartrosis): la localización más habitual y una causa importante de discapacidad en personas mayores.
- Caderas (coxartrosis): limita caminar, subir escaleras, ponerse calzado.
- Columna vertebral (espondiloartrosis): principalmente en los segmentos cervical y lumbar.
- Manos: los nódulos de Heberden en las articulaciones interfalángicas distales son muy reconocibles. La artrosis en las manos aparece con mucha frecuencia en mujeres tras la menopausia.
Síntomas que indican artrosis
Aquí el patrón es diferente:
- Dolor mecánico: aparece o empeora al moverse y cede con el reposo.
- Rigidez breve al arrancar el movimiento, menos de 30 minutos. Se llama «rigidez de arranque».
- Crujidos o crepitaciones al mover la articulación.
- Deformidad visible en fases avanzadas.
- No hay fiebre, no hay inflamación generalizada, los órganos no se ven afectados.
Diferencia entre artritis y artrosis: tabla comparativa
Una comparación directa entre las dos enfermedades:
| Característica | Artritis | Artrosis |
|---|---|---|
| Mecanismo | Inflamación (autoinmune, infecciosa, metabólica) | Desgaste degenerativo del cartílago |
| Edad de inicio | Cualquier edad (incluso niños, en la AR juvenil) | A partir de los 45-50 años, en la mayoría de casos |
| Tipo de dolor | Inflamatorio: peor en reposo, mejora al moverse | Mecánico: peor con actividad, mejora al descansar |
| Rigidez matutina | Prolongada (>60 min) | Breve (<30 min) |
| Inflamación visible | Frecuente: calor, enrojecimiento, hinchazón | Poco habitual o leve |
| Articulaciones | Pequeñas y simétricas (manos, pies, muñecas) | Las que cargan peso: rodillas, caderas, columna |
| Análisis de sangre | PCR, VSG y factor reumatoide elevados | Normales, por lo general |
| Tratamiento base | FAME, biológicos, corticoides | Analgésicos, fisioterapia, control de peso, cirugía si hace falta |
¿Pueden coexistir artritis y artrosis?
Sí, y pasa más de lo que parece. Un mismo paciente puede tener artrosis por desgaste en las rodillas y al mismo tiempo artritis reumatoide en las manos. El diagnóstico se vuelve más difícil porque los síntomas se mezclan y el dolor puede venir de sitios diferentes.
Hay estudios que apuntan a que la inflamación crónica propia de la artritis acelera el deterioro del cartílago, lo que favorece la aparición de cambios artrósicos en articulaciones ya afectadas. Controlar bien la artritis inflamatoria no solo reduce el dolor: también protege la articulación a largo plazo.
Diagnóstico: cómo distinguirlas
Separar artritis de artrosis por la clínica no siempre es fácil. El reumatólogo combina varias herramientas para llegar al diagnóstico correcto.
Historia clínica y exploración física
El primer paso es preguntar bien: ¿cuándo aparece el dolor?, ¿mejora con el reposo o empeora?, ¿hay rigidez al levantarte por la mañana y cuánto dura?, ¿alguien en tu familia ha tenido algo parecido? La exploración física busca calor, eritema y derrame articular (señales de inflamación activa) o crepitaciones y deformidades óseas (señales de desgaste).
Pruebas de laboratorio
En artritis inflamatoria, la analítica suele mostrar:
- PCR y VSG elevadas: marcadores de inflamación en sangre.
- Factor reumatoide (FR) y anticuerpos anti-CCP: positivos en la mayor parte de los casos de artritis reumatoide.
- Ácido úrico elevado: apunta a gota.
En la artrosis, todos esos valores suelen salir normales. Eso ya es información útil.
Radiografía y ecografía
La radiografía convencional da pistas distintas según el diagnóstico:
- En artritis: erosiones óseas periarticulares, osteopenia localizada.
- En artrosis: reducción del espacio articular, osteofitos (los famosos «picos de loro»), esclerosis subcondral y a veces quistes óseos.
La ecografía musculoesquelética detecta sinovitis activa en fases tempranas de artritis, antes de que aparezca nada en la radiografía.
Tratamiento
Tratamiento de la artritis
El objetivo es frenar la inflamación antes de que destruya la articulación. Las opciones disponibles son:
- AINEs: ibuprofeno, naproxeno, diclofenaco. Alivio rápido del dolor, pero no tratan la causa.
- Corticoides: prednisona o metilprednisolona en brotes agudos, o mientras arranca el tratamiento de fondo.
- FAME sintéticos: metotrexato, leflunomida, sulfasalazina. Modifican el curso de la enfermedad.
- Biológicos: anti-TNF (etanercept, adalimumab), anti-IL-6, inhibidores JAK. Para casos moderados o graves que no responden a los FAME.
- Ejercicio y fisioterapia: imprescindibles en cualquier fase. Los ejercicios para las manos con artritis son especialmente útiles para mantener la movilidad y reducir la rigidez.
Tratamiento de la artrosis
No hay ningún fármaco que detenga el desgaste del cartílago. Por ahora. El tratamiento va dirigido a controlar el dolor y mantener la función:
- Analgésicos: paracetamol como primer escalón; AINEs tópicos u orales para dolor más intenso.
- Condroprotectores: glucosamina y condroitina. La evidencia no es definitiva, pero algunos pacientes notan mejoría.
- Infiltraciones: corticoides o ácido hialurónico intraarticular para alivio temporal en rodilla o cadera.
- Fisioterapia: fortalecer el cuádriceps es clave en la artrosis de rodilla.
- Cirugía: artroscopia en fases iniciales; prótesis total de rodilla o cadera cuando el desgaste es severo.
- Bajar de peso: perder 5 kg reduce la presión sobre las rodillas en unos 15-20 kg por paso dado. Es uno de los cambios con mayor impacto.
¿Quién tiene más riesgo?
Factores de riesgo de la artritis
- Genética: los alelos HLA-DR4 multiplican por 5 el riesgo de artritis reumatoide.
- Sexo: las mujeres tienen entre 2 y 3 veces más probabilidades de desarrollar AR que los hombres.
- Tabaco: es el factor ambiental más documentado en el desarrollo y empeoramiento de la AR.
- Infecciones: el parvovirus B19 o la rubéola pueden desencadenar artritis reactiva.
Factores de riesgo de la artrosis
- Edad: el riesgo sube desde los 45 años en adelante.
- Peso: un kilo extra genera entre 3 y 6 kg adicionales de presión sobre las rodillas.
- Lesiones previas: golpes, operaciones o sobreentrenamiento aceleran el desgaste articular.
- Menopausia: la bajada de estrógenos favorece la pérdida de cartílago.
- Trabajo físico: cargas repetitivas en rodillas, caderas o columna suman años de desgaste.
Prevención: ¿se puede hacer algo?
La artritis autoinmune tiene un componente genético que no se puede controlar del todo. Pero sí hay cosas que reducen el riesgo:
- No fumar. O dejar de hacerlo cuanto antes.
- Mantener un peso razonable para no sobrecargar las articulaciones.
- Hacer ejercicio de bajo impacto con regularidad: nadar, bicicleta, yoga.
- Tratar a tiempo las infecciones que pueden derivar en artritis reactiva.
En la artrosis, las medidas preventivas tienen más margen de maniobra:
- Controlar el peso desde joven.
- Usar calzado adecuado y cuidar la técnica en el deporte.
- No mantener posturas forzadas durante horas en el trabajo.
- Fortalecer los músculos que rodean y estabilizan las articulaciones más expuestas.
Preguntas frecuentes
¿La artrosis también inflama?
La artrosis es degenerativa, no inflamatoria por definición. Pero en fases activas puede aparecer sinovitis reactiva, con algo de calor e hinchazón local. Esa inflamación es secundaria al daño del cartílago, y normalmente es bastante más leve que en la artritis inflamatoria.
¿A qué edad puede aparecer la artritis reumatoide?
A cualquiera, incluidos los niños. Se habla de artritis idiopática juvenil cuando aparece antes de los 16 años. El pico más habitual está entre los 40 y los 60. Cuanto antes se diagnostica, mejor suele ser el control de la enfermedad a largo plazo. Los primeros 3 a 6 meses desde el inicio de síntomas son los más críticos.
¿Qué análisis me dirá si tengo artritis o artrosis?
Ninguno por sí solo. El diagnóstico combina la clínica, la exploración, la analítica (FR, anti-CCP, PCR, VSG, ácido úrico) y las pruebas de imagen. Si llevas más de 4 o 6 semanas con síntomas articulares sin explicación, lo que toca es ir al reumatólogo.
¿Se puede hacer ejercicio con estas enfermedades?
Sí, y no es opcional: el ejercicio es parte del tratamiento. Ayuda a mantener la fuerza muscular, protege la articulación y reduce el dolor con el tiempo. En artritis, lo ideal es evitar ejercicio intenso durante los brotes activos.
¿Tienen cura?
Hoy por hoy, no. Pero con el tratamiento adecuado la mayoría de pacientes lleva una vida normal. La clave está en el diagnóstico temprano y en no abandonar el seguimiento médico.
Conclusión
La diferencia entre artritis y artrosis no es una cuestión de nombres: son enfermedades con mecanismos distintos, perfiles de paciente distintos y tratamientos que no se intercambian. La artritis inflama, muchas veces por un fallo del sistema inmunitario. La artrosis desgasta, por uso y tiempo. Las dos duelen y las dos limitan, pero cada una necesita un abordaje diferente.
Si tienes dolor articular que no mejora, rigidez al levantarte o las articulaciones se hinchan sin razón aparente, no lo dejes pasar. Un reumatólogo puede orientar el diagnóstico con bastante precisión y hay tratamientos que funcionan bien cuando se empiezan a tiempo.
Si quieres saber más sobre cómo manejar las articulaciones inflamadas en el día a día, tienes información práctica disponible para empezar a actuar.