Artritis reumatoide en las manos: primeros síntomas y tratamiento
Reumatólogo · Especialista en artritis y enfermedades autoinmunes

Si buscas información sobre artritis reumatoide en las manos y el dolor de articulaciones, probablemente ya notaste algo raro — rigidez que no cede, hinchazón en los nudillos, dificultad para hacer cosas simples. Y la realidad es que cuanto antes entiendas qué está pasando, mejor. La artritis reumatoide (AR) no es una enfermedad que puedas ignorar y esperar que se vaya sola. Pero con el tratamiento adecuado, la mayoría de pacientes consigue llevar una vida bastante normal.
Llevo más de 15 años tratando pacientes con AR y lo que más lamento ver son los casos que llegan tarde — con deformidades que podrían haberse evitado si el diagnóstico se hubiera hecho a tiempo. En este artículo voy a explicar cómo distinguir la artritis reumatoide de la artrosis, cuáles son las señales tempranas, qué pruebas se necesitan y qué tratamientos tenemos hoy en día.
Artritis reumatoide vs. artrosis de manos: diferencias que debes conocer
La confusión entre artritis reumatoide y artrosis es uno de los errores más comunes que veo. Y no es trivial — son enfermedades completamente distintas con tratamientos opuestos. Veamos las diferencias:
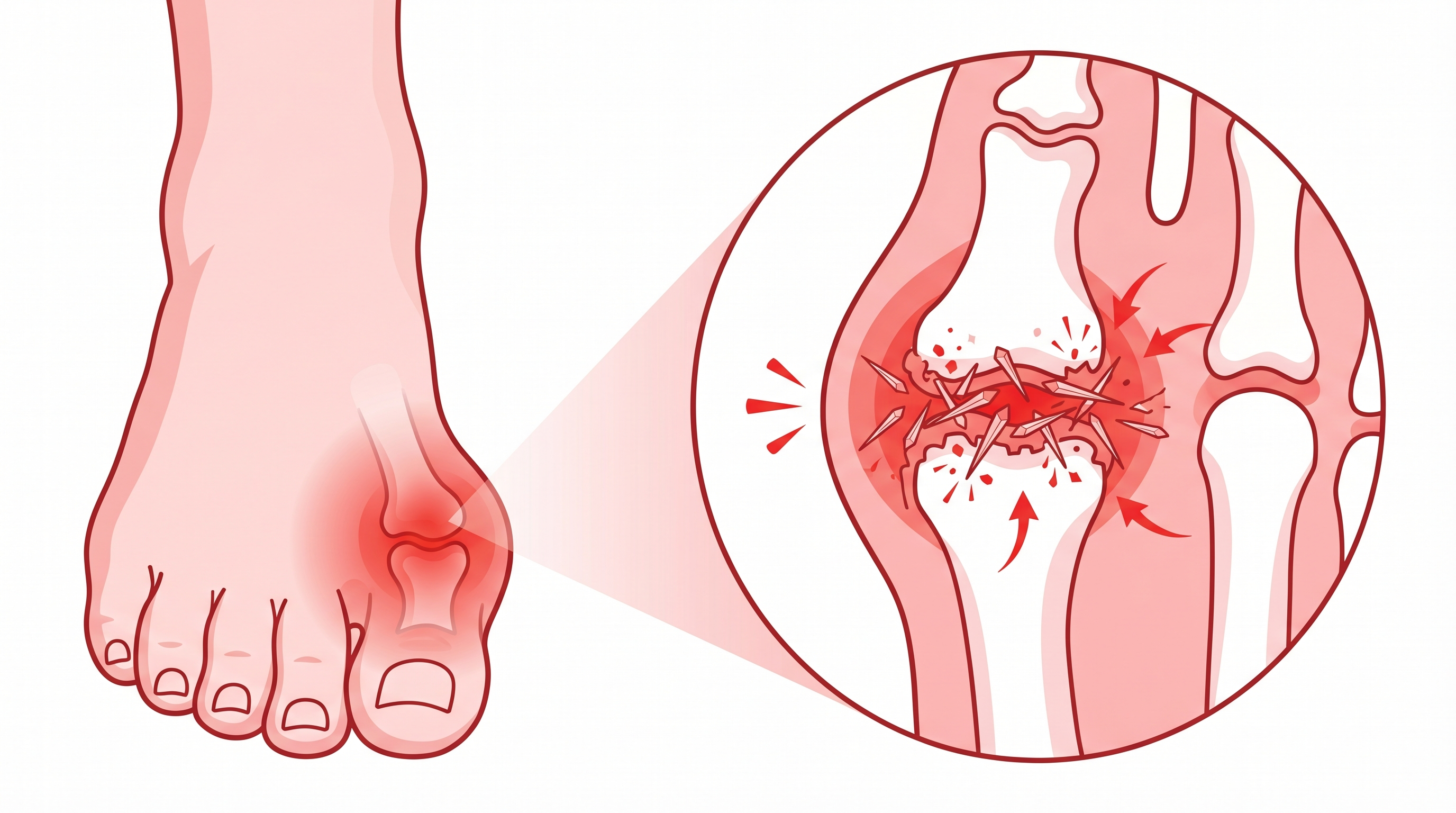
Causa: la artrosis es mecánica — el cartílago se desgasta con el tiempo y el uso. La artritis reumatoide es autoinmune — tu sistema inmunitario ataca el revestimiento de tus propias articulaciones (la membrana sinovial). Es como si tu ejército de defensa se confundiera de enemigo.
Articulaciones afectadas: la artrosis de manos afecta típicamente a las articulaciones interfalángicas distales (punta de los dedos) y la base del pulgar. La AR va a por los nudillos (metacarpofalángicas) y las articulaciones interfalángicas proximales (parte media de los dedos). Y aquí viene un detalle clave: la AR es simétrica. Si afecta a la mano derecha, casi seguro afecta también a la izquierda.
Rigidez matutina: en la artrosis dura menos de 30 minutos y mejora rápido con el movimiento. En la AR puede durar una hora o más. Hay pacientes que necesitan 2-3 horas para «soltar» las manos por la mañana. Esta diferencia es tan fiable que forma parte de los criterios diagnósticos.
Hinchazón: en la artrosis la hinchazón es dura (nódulos óseos). En la AR la hinchazón es blanda, esponjosa — lo que llamamos «sinovitis». Al palpar una articulación con sinovitis se siente como apretar una esponja húmeda.
Síntomas generales: la artrosis es una enfermedad local. La AR es sistémica — puede provocar fatiga, febrícula, pérdida de peso y malestar general. Algunos pacientes describen «sentirse como si tuvieran gripe permanente» durante los brotes.
Edad de inicio: la artrosis suele aparecer después de los 50-55 años. La AR puede empezar a cualquier edad, pero tiene un pico entre los 30 y 50 años. No es raro diagnosticarla en pacientes de 30 años.
Primeros síntomas de la artritis reumatoide en las manos
Los primeros síntomas de la artritis reumatoide en las manos suelen ser sutiles. Lo que veo en consulta es que los pacientes tardan una media de 6-9 meses en acudir al reumatólogo desde que empiezan los síntomas. Y cada mes cuenta.
Estas son las señales tempranas:
Rigidez matutina prolongada. Es el síntoma número uno. Te despiertas y las manos no responden. No puedes cerrar el puño completamente. Tienes que moverlas durante 30-60 minutos (o más) antes de que empiecen a funcionar con cierta normalidad. Si esto te pasa más de 3 días a la semana durante 6 semanas, ve al médico.
Hinchazón en los nudillos. Los nudillos (articulaciones metacarpofalángicas) se inflaman de forma simétrica. Al comparar tus manos con las de antes, notas que los nudillos están más abultados, la piel más tensa. A veces se enrojecen ligeramente.
Dolor que mejora con el movimiento. Esto es contraintuitivo pero típico. En la AR, el reposo prolongado empeora el dolor y la rigidez. Moverse, aunque al principio cuesta, mejora los síntomas. Es lo opuesto a la artrosis, donde el movimiento duele y el reposo alivia.
Dificultad para agarrar. Los primeros meses la pérdida de fuerza puede ser sutil — te cuesta más abrir frascos, manipular botones pequeños, girar llaves. Un estudio de Arthritis & Rheumatology (2019) demostró que la fuerza de agarre disminuye significativamente ya en los primeros 6 meses de la enfermedad si no se trata.
Fatiga desproporcionada. No es solo cansancio normal. El 80% de los pacientes con AR reporta fatiga significativa, según un estudio publicado en BMC Musculoskeletal Disorders (2020). Es una fatiga que no mejora con dormir más. Si combinas dolor articular con ese tipo de agotamiento, la AR sube en la lista de posibilidades.
Hormigueo o entumecimiento en los dedos. La inflamación de las muñecas puede comprimir el nervio mediano y provocar síndrome del túnel carpiano. De hecho, en algunos pacientes el túnel carpiano es la primera manifestación de la AR.
Deformidades de la artritis reumatoide en las manos
Cuando la AR no se trata adecuadamente, la inflamación crónica destruye el cartílago, los ligamentos y los tendones, produciendo deformidades características. La buena noticia es que con los tratamientos actuales, estas deformidades son cada vez menos frecuentes. Pero conviene conocerlas:
Desviación cubital: los dedos se desvían hacia el lado del meñique. Es probablemente la deformidad más conocida de la AR. Se produce por la destrucción de los ligamentos colaterales de los nudillos.
Dedos en cuello de cisne: la articulación media del dedo se hiperextiende mientras la distal se flexiona. El dedo adopta una forma de S. Ocurre en el 28% de pacientes con AR de larga evolución no tratada, según datos del registro BRASS (Boston).
Dedos en ojal (boutonnière): la articulación media se queda flexionada y la distal hiperextendida. Es lo contrario del cuello de cisne. Se produce por la rotura del tendón extensor central.
Pulgar en Z: hiperextensión de la articulación interfalángica con flexión de la metacarpofalángica. Afecta severamente la función de pinza.
Repito: estas deformidades son evitables en la gran mayoría de los casos con un diagnóstico y tratamiento temprano. Si te diagnostican AR hoy y empiezas tratamiento, la probabilidad de que desarrolles deformidades severas es muy baja.
Diagnóstico: las pruebas que necesitas
Cuando sospecho artritis reumatoide en un paciente, sigo un protocolo bastante definido:
Análisis de sangre
Factor reumatoide (FR): está presente en el 70-80% de pacientes con AR. Pero no es exclusivo — puede estar elevado en hepatitis C, otras enfermedades autoinmunes e incluso en un 5-10% de la población sana, especialmente en ancianos. Por eso un FR positivo solo no es diagnóstico.
Anticuerpos anti-CCP (anti péptidos citrulinados cíclicos): esta es la prueba estrella. Tiene una especificidad del 95-98% para la AR. Es decir, si sale positivo, la probabilidad de que tengas AR es muy alta. Además, puede detectar la enfermedad años antes de que aparezcan los síntomas. Un estudio de Arthritis & Rheumatology (2016) encontró anti-CCP positivo hasta 10 años antes del inicio clínico de la enfermedad.
VSG y PCR: son marcadores de inflamación general. Están elevados durante los brotes pero no son específicos de AR. Sirven para monitorizar la actividad de la enfermedad a lo largo del tiempo.
Hemograma: la AR puede causar anemia de enfermedad crónica y trombocitosis (plaquetas altas) como reflejo de la inflamación sistémica.
Pruebas de imagen
Radiografía de manos y pies: se piden siempre las dos. Las erosiones en los pies (metatarsofalángicas) pueden aparecer antes que en las manos. Busco estrechamiento del espacio articular, erosiones marginales y osteoporosis yuxtaarticular (pérdida de densidad ósea cerca de las articulaciones).
Ecografía con Power Doppler: cada vez más usada. Detecta sinovitis activa e hipervascularización que no se ven en la radiografía. Un estudio de Annals of the Rheumatic Diseases (2021) mostró que la ecografía identifica un 58% más de articulaciones con sinovitis que la exploración clínica. Esto permite ajustar el tratamiento con más precisión.
Resonancia magnética: la más sensible para detectar erosiones precoces y edema óseo (que predice futuras erosiones). Se reserva para casos dudosos o cuando se necesita una evaluación muy precisa.
Criterios diagnósticos ACR/EULAR 2010
Usamos un sistema de puntuación que considera: número y tamaño de articulaciones afectadas, serología (FR y anti-CCP), marcadores de inflamación (VSG, PCR) y duración de los síntomas. Una puntuación ≥6 sobre 10 se clasifica como AR definida. La ventaja de estos criterios es que permiten diagnosticar la AR en fases tempranas, antes de que haya daño visible en las radiografías.
Tratamiento de la artritis reumatoide en las manos
El tratamiento de la AR ha cambiado radicalmente en las últimas dos décadas. El enfoque actual se resume en un concepto: «treat to target» — tratar con un objetivo claro, que es la remisión o, al menos, la baja actividad de la enfermedad.
FAMEs convencionales (primera línea)
Metotrexato: es el tratamiento de referencia. Se empieza con 10-15 mg por semana (vía oral o subcutánea) y se puede subir hasta 25 mg/semana. La eficacia es alta — un 60-70% de pacientes alcanza una buena respuesta. Tarda 4-8 semanas en hacer efecto completo, así que hay que tener paciencia. Los efectos secundarios más frecuentes son náuseas (que se minimizan tomándolo por la noche y con ácido fólico 5 mg/semana) y elevación de transaminasas hepáticas. Se necesitan análisis de sangre cada 2-3 meses para monitorizar.
Leflunomida (20 mg/día): alternativa al metotrexato cuando hay intolerancia. Eficacia similar. Puede causar diarrea y elevación de tensión arterial.
Sulfasalazina (2-3 g/día): se usa en combinación con metotrexato o como monoterapia en formas leves. Perfil de seguridad bueno.
Hidroxicloroquina (200-400 mg/día): antipalúdico con efecto inmunomodulador. Se usa en combinación. Sola tiene eficacia limitada pero en la «triple terapia» (metotrexato + sulfasalazina + hidroxicloroquina) los resultados son comparables a los biológicos. El estudio TEAR (2012) demostró que la triple terapia no era inferior a metotrexato + etanercept.
Biológicos (segunda línea)
Cuando los FAMEs convencionales no son suficientes (tras 3-6 meses de tratamiento optimizado), se añade un biológico. Son moléculas diseñadas para bloquear partes específicas del sistema inmunitario:
Anti-TNF (adalimumab, etanercept, infliximab, certolizumab, golimumab): bloquean el factor de necrosis tumoral, una de las principales moléculas inflamatorias. Eficacia del 60-70%. Suelen combinarse con metotrexato para mejores resultados. Efectos secundarios: mayor riesgo de infecciones (hay que descartar tuberculosis latente antes de empezar).
Tocilizumab: bloquea la interleuquina-6 (IL-6). Tiene la particularidad de que funciona bien como monoterapia (sin metotrexato). Esto es útil para pacientes que no toleran el metotrexato.
Abatacept: bloquea la coestimulación de las células T. Perfil de seguridad particularmente bueno. El estudio AMPLE (2014) mostró eficacia no inferior a adalimumab.
Rituximab: depleta los linfocitos B. Se reserva generalmente para pacientes que no responden a anti-TNF. Se administra en dos infusiones intravenosas separadas 15 días.
Inhibidores de JAK (tercera opción)
Los inhibidores de las Janus quinasas son la novedad más reciente. A diferencia de los biológicos, se toman por vía oral:
Tofacitinib (5 mg/12h): fue el primero aprobado. Eficacia comparable a los anti-TNF.
Baricitinib (4 mg/día): buena respuesta en pacientes que han fallado a FAMEs y biológicos.
Upadacitinib (15 mg/día): mostró superioridad sobre adalimumab en el estudio SELECT-COMPARE (2019). Es de los más potentes.
Estos fármacos son eficaces pero hay precauciones: en 2022 la EMA y la FDA emitieron alertas sobre mayor riesgo cardiovascular y de trombosis con algunos inhibidores de JAK en pacientes mayores de 65 años o con factores de riesgo. Por eso se reservan como segunda o tercera línea en la mayoría de guías.
Corticoides: uso inteligente
La prednisona en dosis bajas (5-7.5 mg/día) puede ser muy útil como «puente» mientras esperamos que el metotrexato haga efecto. Pero no debería mantenerse a largo plazo por los efectos secundarios (osteoporosis, diabetes, cataratas, infecciones).
Las infiltraciones con corticoides en articulaciones específicas de las manos son otra herramienta excelente para brotes localizados. Un pinchazo de triamcinolona en una articulación inflamada puede dar alivio durante semanas o meses.
Fisioterapia y rehabilitación
La fisioterapia de manos es un pilar del tratamiento que no se puede ignorar. Los objetivos son mantener la movilidad, preservar la fuerza y prevenir deformidades. Un terapeuta ocupacional especializado puede:
- Diseñar un programa de ejercicios específicos para tus manos
- Fabricar férulas a medida (especialmente para las muñecas y la base del pulgar)
- Enseñarte técnicas de protección articular
- Recomendar adaptaciones para las actividades diarias
Un estudio de The Lancet (2015) demostró que un programa de ejercicios de manos supervisado durante 12 meses mejoró la función en un 30% en pacientes con AR, con beneficios que se mantuvieron hasta 24 meses después. Esos son resultados que ningún fármaco consigue solo.
Vivir con artritis reumatoide en las manos: consejos prácticos
Más allá del tratamiento médico, hay estrategias que marcan la diferencia en el día a día:
Planifica tus actividades. Las manos con AR se fatigan. Alterna tareas que exigen esfuerzo manual con descansos. No intentes hacer toda la limpieza de la casa en un día.
Aplica calor por las mañanas. Sumergir las manos en agua templada o usar guantes de parafina antes de empezar el día reduce la rigidez matutina. Muchos de mis pacientes lo incorporan a su rutina y notan una diferencia real.
Usa herramientas adaptadas. Abrelatas eléctricos, mangos engrosados para cubiertos y bolígrafos, cierres de velcro en lugar de botones, tiradores grandes en cremalleras. No es rendirse — es ser inteligente.
Mantente activo. El ejercicio regular reduce la fatiga, mejora el ánimo y protege las articulaciones. Natación, bicicleta estática, caminar — cualquier cosa que no sobrecargue las articulaciones de las manos.
Cuida tu salud mental. La AR crónica afecta al estado de ánimo. La prevalencia de depresión en pacientes con AR es del 16-40% según diferentes estudios. Si notas que la enfermedad te está afectando emocionalmente, habla con tu médico. No es debilidad — es parte del manejo integral de la enfermedad.
No abandones el tratamiento. Lo digo porque pasa más de lo que me gustaría. El paciente se siente bien, deja el metotrexato por su cuenta, y a los meses viene con un brote serio. Los FAMEs se toman de forma continuada, no solo cuando hay dolor. Son preventivos.
Pronóstico: ¿qué esperar?
Hace 30 años el diagnóstico de AR era sinónimo de deformidades y discapacidad. Hoy la situación es muy distinta. Con un diagnóstico temprano y un tratamiento agresivo desde el principio:
- El 40-50% de pacientes alcanza la remisión clínica
- Otro 30-40% consigue baja actividad de la enfermedad
- Las deformidades severas se han reducido drásticamente
- La mayoría de pacientes mantiene su capacidad laboral
Los datos del registro ESPOIR (Francia) muestran que los pacientes diagnosticados y tratados en los primeros 3 meses tienen un 33% menos de erosiones a los 5 años que los tratados después de 12 meses. La ventana de oportunidad es real y las cifras lo confirman.
La clave está en actuar rápido, seguir el tratamiento, y no conformarse con «estar regular». El objetivo hoy es que vivas sin que la artritis reumatoide te limite. Y en la mayoría de los casos, eso es perfectamente alcanzable.
Para complementar tu tratamiento, te recomiendo revisar los ejercicios específicos para manos con artritis y la información sobre artritis en los dedos de las manos.