Síndrome del túnel carpiano: por qué se duermen los dedos y cómo evitar el quirófano
Despertarse a las cuatro de la mañana con la mano dormida y agitarla en el aire para recuperar sensibilidad. Que se caigan las llaves al meterlas en la cerradura. No notar la temperatura del grifo con el pulgar. Esos detalles aparentemente menores son la fotografía típica del síndrome del túnel carpiano, una de las patologías neuromusculares más frecuentes y, a la vez, peor diagnosticadas a tiempo.
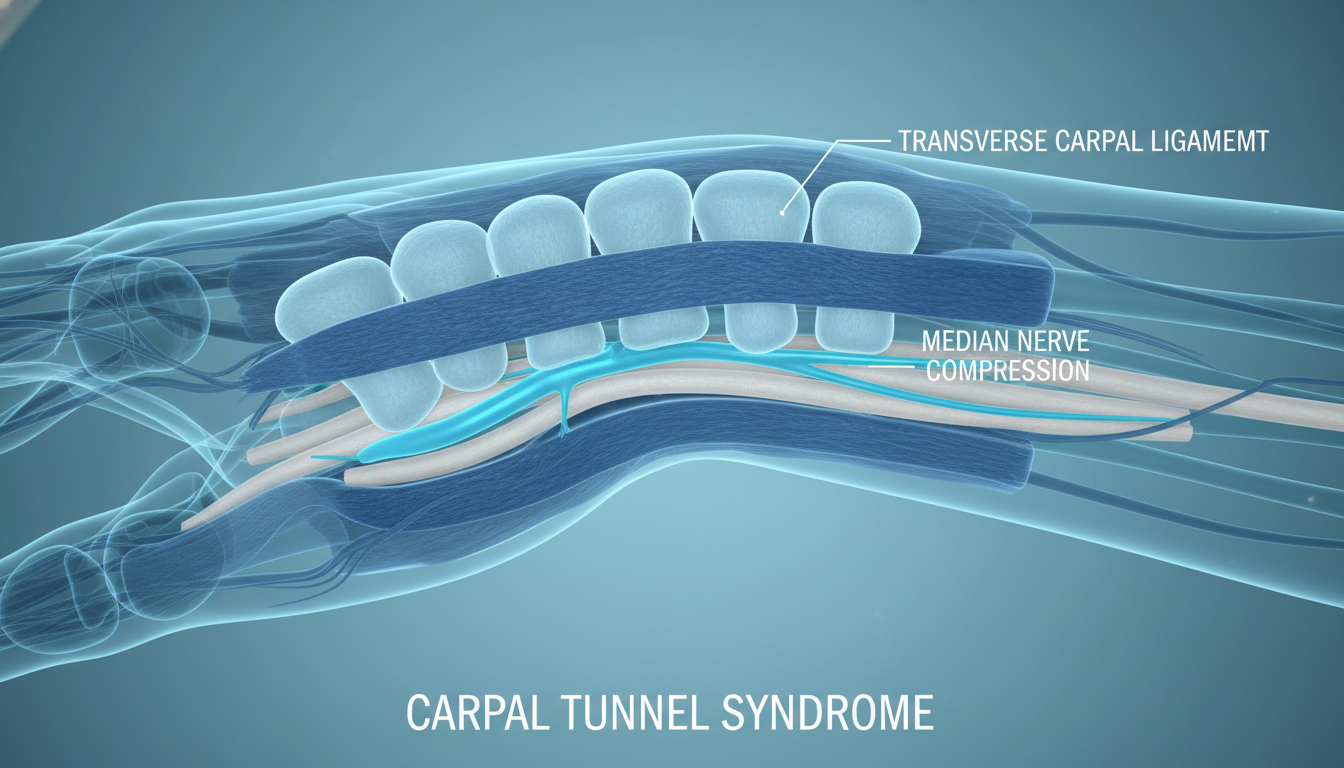
Qué es el túnel carpiano y qué pasa cuando se estrecha
En la cara palmar de la muñeca hay un canal estrecho formado por los huesos del carpo y un techo fibroso llamado ligamento transverso. Por ahí pasan nueve tendones flexores y, en medio de todo, el nervio mediano, que se encarga de la sensibilidad del pulgar, índice, dedo medio y mitad del anular.
Cuando ese espacio se reduce, ya sea por inflamación, retención de líquidos, engrosamiento del ligamento o sinovitis crónica, el nervio queda comprimido. Es como una manguera pisada: lo primero que se pierde es la conducción fina (sensibilidad y propiocepción), después aparece dolor y, si la compresión continúa años, hay atrofia muscular irreversible en la base del pulgar.
Síntomas en orden de aparición
Fase inicial
- Hormigueo nocturno en pulgar, índice y medio.
- Necesidad de «sacudir» la mano al despertar para recuperarla.
- Adormecimiento al hablar por teléfono o leer un libro un rato largo.
Fase intermedia
- Dolor que sube por el antebrazo hasta el hombro.
- Caída involuntaria de objetos pequeños (monedas, bolígrafos).
- Pérdida de destreza fina: abrochar botones, enhebrar agujas.
- Síntomas presentes durante el día, sobre todo al conducir.
Fase avanzada
- Atrofia visible de la eminencia tenar (base del pulgar).
- Pérdida permanente de sensibilidad, aunque desaparezca el dolor.
- Imposibilidad de hacer pinza fina con seguridad.
Por qué aparece
El factor mecánico clásico (postura mantenida con la muñeca flexionada o extendida) explica solo una parte. Hay que mirar también la dimensión sistémica:
Factores mecánicos
- Trabajo manual repetitivo (cajeras, montadoras, peluqueras).
- Uso intensivo de teclado y ratón mal posicionados.
- Vibración (martillo neumático, motosierra).
- Dormir con la muñeca flexionada bajo la almohada.
Factores sistémicos
- Embarazo, sobre todo en el tercer trimestre.
- Hipotiroidismo, diabetes, artritis reumatoide.
- Menopausia (cambios hormonales y retención).
- Obesidad y sedentarismo.
Por eso muchas mujeres lo desarrollan tras los 50 sin haber hecho nunca un trabajo manual: la suma de pequeñas variaciones hormonales y mecánicas estrecha el canal lo suficiente.
Pruebas que confirman el diagnóstico
El diagnóstico clínico se basa en la historia y dos maniobras sencillas en consulta:
- Test de Tinel: golpecitos suaves sobre la cara palmar de la muñeca. Si reproducen calambre hacia los dedos, es positivo.
- Test de Phalen: mantener las muñecas flexionadas a 90 grados durante un minuto. Si aparece hormigueo, sugiere atrapamiento.
Para confirmar y graduar la severidad se hace electromiografía (EMG), que mide la velocidad de conducción del nervio. Una ecografía complementaria puede mostrar el grosor del nervio y descartar masas. Sin EMG, decidir cirugía es disparar a ciegas.
Tratamiento: cómo evitar el quirófano si se llega a tiempo
Medidas conservadoras (fase leve y moderada)
- Férula nocturna en posición neutra: el cambio más sencillo y eficaz. Reduce síntomas en el 50-70% de casos leves.
- Modificación ergonómica: ratón vertical, teclado plano, muñecas alineadas.
- Pausas activas con estiramiento del flexor cada hora.
- Fisioterapia con neurodinamia (movilización del nervio mediano).
- Pérdida de peso si hay sobrepeso.
- Tratamiento del hipotiroidismo o diabetes asociados.
Infiltración con corticoide
Útil cuando lo conservador no basta y hay mucho dolor. Alivia en el 70% a corto plazo, pero el efecto se desgasta. Repetir más de 2-3 veces no aporta y puede dañar el nervio. Sirve sobre todo para ganar tiempo o como puente al embarazo (donde la cirugía no es prioritaria).
Cirugía
Está indicada cuando hay atrofia tenar, EMG con denervación, o fracaso de medidas conservadoras durante más de 6 meses. La técnica clásica abierta o la endoscópica liberan el ligamento transverso y descomprimen el nervio. Se hace con anestesia local en quirófano, en ambulatorio. La recuperación de fuerza completa lleva entre 3 y 6 meses, pero el alivio del dolor nocturno es inmediato.
Si tu mano va perdiendo bulto en la base del pulgar, conviene leer también nuestra guía sobre dolor articular en las manos y artrosis de manos, ya que ambos cuadros pueden coexistir.
Errores que cronifican
- Esperar meses pensando que es «tendinitis» sin EMG.
- Usar férulas mal ajustadas o solo de día.
- Repetir infiltraciones de cortisona indefinidamente.
- Volver al trabajo sin cambiar la ergonomía.
- Ignorar la atrofia tenar hasta que es irreversible.
Cuándo consultar sin demora
Si despierta cada noche con la mano dormida más de dos semanas, si aparece debilidad para sujetar una taza, si nota la base del pulgar más plana que en la otra mano: cita con neurología o traumatología cuanto antes. El nervio comprimido tiene memoria corta para regenerarse. Diagnosticar a tiempo y actuar evita la cirugía en muchos casos. Ignorarlo durante años garantiza tener que operarse, y a veces sin recuperación completa.
Para más contexto sobre patologías de muñeca y mano, lee también nuestro artículo de artritis en las manos, que ayuda a no confundir cuadros.