Artritis en las manos: síntomas, causas y tratamiento completo
Artritis en las manos: síntomas, causas y tratamiento completo
Abrocharse los botones de la camisa. Abrir un tarro de mermelada. Escribir a mano. Son gestos que hacemos sin pensar —hasta que duelen. Cuando la artritis en las manos se instala, esas pequeñas acciones se convierten en una negociación diaria con el dolor.
Según la Sociedad Española de Reumatología, más de 200.000 personas en España tienen artritis reumatoide. La mayoría presenta afectación en los dedos o la muñeca en algún momento de la enfermedad. Y eso sin contar la artrosis de manos, que afecta a una de cada cuatro mujeres mayores de 60 años.
Esta guía cubre los síntomas de la artritis en las manos, sus causas, los tipos más frecuentes y todas las opciones de tratamiento disponibles. Si notas rigidez al despertar, nudillos hinchados o que los dedos «no te obedecen» por las mañanas, sigue leyendo.
¿Qué es la artritis en las manos?
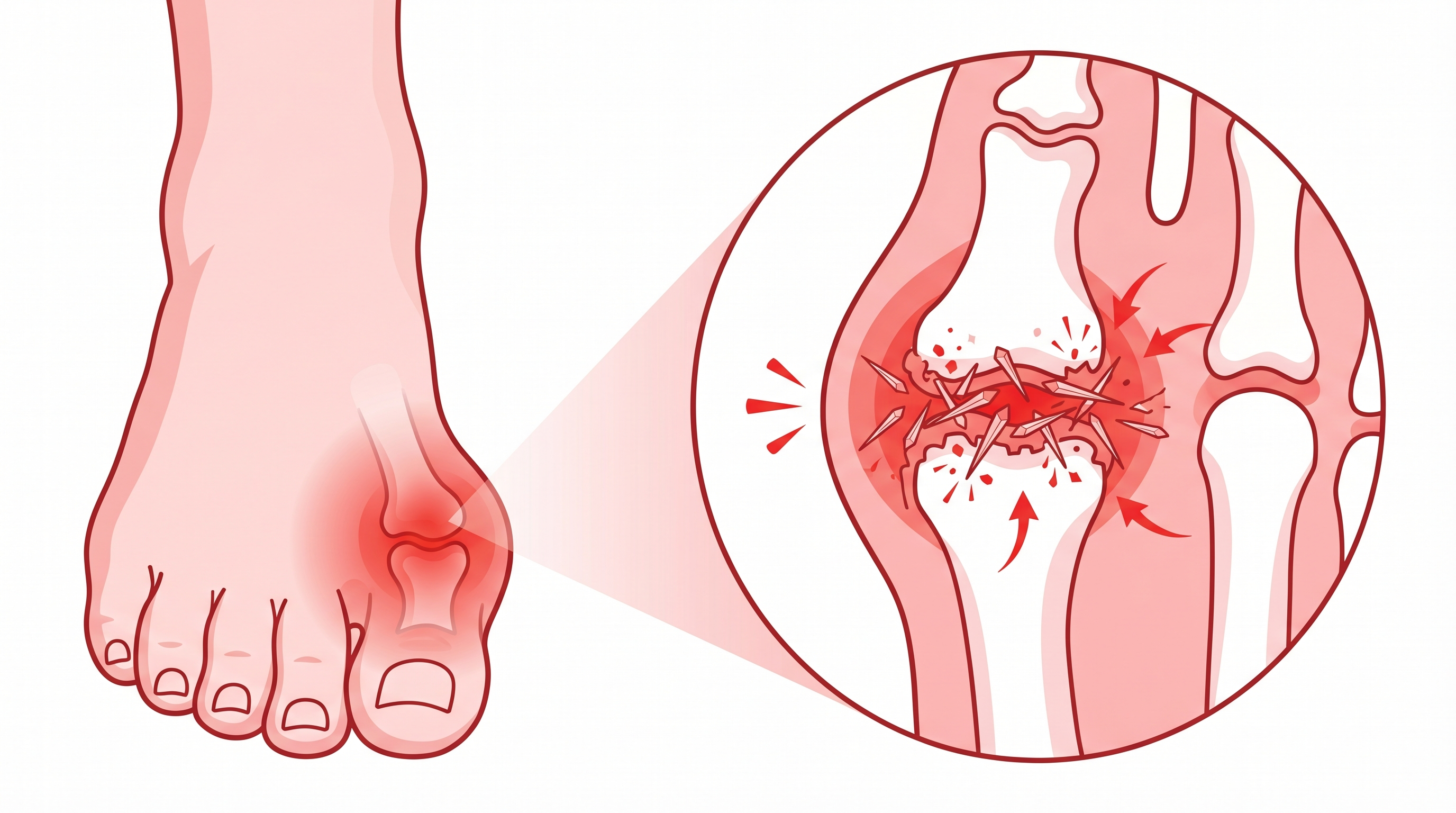
Artritis significa, literalmente, inflamación de la articulación. En las manos eso tiene mucho terreno donde actuar: 27 huesos, más de 30 articulaciones, y decenas de tendones y nervios apretados en muy poco espacio.
Conviene aclarar una confusión frecuente: artritis y artrosis no son lo mismo. La artritis es inflamatoria —muchas veces de origen autoinmune— y el cuerpo ataca su propio tejido articular. La artrosis es desgaste mecánico del cartílago. Dos procesos distintos, aunque a veces coexisten. Si quieres entender bien la diferencia, nuestra guía sobre la diferencia entre artritis y artrosis lo explica sin rodeos.
La artritis de manos suele empezar de forma discreta: una rigidez que desaparece antes del desayuno, o torpeza al girar el pomo de la puerta. El problema es que si no se trata, esa discreción inicial puede convertirse en deformidades importantes y pérdida funcional real.
Tipos de artritis que afectan las manos
No hay un único tipo. La artritis es más bien una familia de enfermedades con mecanismos distintos, aunque el resultado en las manos tiene cara parecida: dolor, hinchazón, limitación.
Artritis reumatoide
La más conocida y la que genera más daño estructural a largo plazo. Es una enfermedad autoinmune: el sistema inmune ataca el tejido sinovial (el revestimiento interno de las articulaciones) por error. En las manos ataca sobre todo los nudillos —articulaciones metacarpofalángicas— y las articulaciones intermedias de los dedos. Casi siempre de forma simétrica: si duele la mano derecha, la izquierda también.
No es solo una enfermedad de articulaciones. Puede afectar pulmones, corazón u ojos. Para profundizar, tenemos un artículo completo sobre artritis reumatoide: síntomas, causas y tratamiento.
Artrosis de manos (osteoartritis)
Técnicamente no es artritis inflamatoria, pero todo el mundo la conoce así. El cartílago se desgasta y el hueso empieza a rozar con el hueso. Afecta principalmente la última articulación de cada dedo, produciendo los característicos nódulos de Heberden, esos bultos duros en los nudillos distales que muchas personas mayores tienen y que en su día nadie les explicó qué eran.
Artritis psoriásica
Aparece en hasta un 30% de personas con psoriasis. En las manos, su seña de identidad es la dactilitis: el dedo entero se inflama como un salchichón, tendones incluidos. También puede atacar las uñas antes de que aparezcan síntomas articulares.
Gota en las manos
La gota es el depósito de cristales de ácido úrico en las articulaciones. Todos pensamos en el dedo gordo del pie, pero los nudillos y la muñeca también pueden verse afectados, especialmente en personas con gota crónica mal controlada.
Artritis reactiva
Surge después de una infección, generalmente intestinal o genitourinaria. El sistema inmune, mientras lucha contra la bacteria, «se confunde» y ataca también las articulaciones. Suele resolverse sola en semanas o meses, aunque puede cronificarse.
Síntomas de la artritis en las manos
Detectar los síntomas pronto marca la diferencia. El daño articular en la artritis reumatoide empieza a acumularse en los primeros meses; tratar tarde es tratar peor.
Dolor articular
El síntoma más obvio, aunque su patrón varía según el tipo. En la artritis reumatoide el dolor es simétrico —ambas manos a la vez— y peor por las mañanas o después de estar quieto. En la artrosis, en cambio, duele más cuando se usa la mano y mejora con el reposo.
El dolor puede ser constante o aparecer en brotes. Los pacientes lo describen como ardor, presión profunda, o una especie de pulsación dentro del nudillo.
Rigidez matutina
La clave diagnóstica que los reumatólogos preguntan siempre: ¿cuánto tiempo tarda en desaparecer la rigidez al levantarse? En la artritis reumatoide, más de una hora. En la artrosis, menos de 30 minutos. Muchos pacientes describen que sus manos «están dormidas» o que los dedos no se cierran bien hasta que llevan un rato moviéndolos.
Hinchazón y calor local
La inflamación activa produce edema —acumulación de líquido— visible en los nudillos o en toda la articulación. Junto a eso, el área está más caliente al tacto y a veces ligeramente enrojecida. No es estética: es el cuerpo diciéndote que hay fuego dentro.
Pérdida de fuerza en el agarre
Uno de los síntomas más limitantes en la práctica. Los pacientes reportan que ya no pueden abrir tarros, girar llaves, escribir durante más de diez minutos o exprimir una naranja. Esta debilidad tiene dos componentes: el dolor que inhibe el movimiento, y la atrofia muscular que se produce cuando la inflamación crónica daña los tejidos circundantes.
Deformidades
Con el tiempo, sin tratamiento adecuado, la artritis deforma las manos. Las más conocidas son la «desviación cubital» —los dedos se tuercen hacia el meñique— el «dedo en cuello de cisne» y el «dedo en boutonnière», dos posiciones anómalas de las articulaciones interfalángicas. Una vez establecidas, son difíciles de revertir.
Nódulos
En la artritis reumatoide aparecen nódulos reumatoides en los nudillos: masas de tejido fibroso, duras, que no duelen pero indican enfermedad activa. En la artrosis son los ya mencionados nódulos de Heberden (articulaciones distales) y de Bouchard (articulaciones medias).
Crepitación
Ese crujido al mover los dedos o la muñeca no siempre es inofensivo. Puede indicar desgaste del cartílago o inflamación sinovial. Aislado no es diagnóstico de nada, pero junto a dolor persistente merece evaluación.
Síntomas sistémicos
La artritis reumatoide no se queda en las manos. Fatiga intensa, fiebre leve, pérdida de peso y sensación general de malestar son señales de que el proceso inflamatorio es sistémico. La relación entre el dolor articular y el cansancio es muy directa en estos casos, y no siempre se reconoce como parte de la misma enfermedad.
Causas y factores de riesgo
No hay una sola causa. La artritis en las manos resulta de la combinación de factores genéticos, inmunológicos y ambientales. Algunos se pueden modificar; otros no.
Genética
Tener un familiar de primer grado con artritis reumatoide multiplica el riesgo. Los genes del sistema HLA —especialmente el HLA-DRB1— aumentan la susceptibilidad. Eso no significa que sea inevitable, pero sí que hay que estar más atentos.
Autoinmunidad
En la artritis reumatoide, el cuerpo produce anticuerpos contra sus propias articulaciones: el factor reumatoide (FR) y los anti-CCP. El anti-CCP es especialmente específico y puede aparecer años antes de los síntomas, lo que abre posibilidades de detección precoz.
Edad y sexo
La artritis reumatoide tiene su pico de inicio entre los 40 y los 60 años, pero puede aparecer a cualquier edad, incluso en niños. Las mujeres la desarrollan entre 2 y 3 veces más que los hombres. La artrosis de manos, en cambio, es especialmente frecuente en mujeres posmenopáusicas, lo que apunta a un papel de los estrógenos en la protección del cartílago.
Tabaco
Fumar duplica el riesgo de artritis reumatoide. No es una asociación menor ni anecdótica: está bien documentada en múltiples estudios de gran tamaño. Además, los fumadores tienen formas más graves y responden peor al tratamiento. Es el factor de riesgo ambiental más modificable.
Traumatismos y trabajo manual
Una fractura mal curada, años de trabajo repetitivo con las manos o tocar instrumentos de cuerda de forma intensa durante décadas acelera el desgaste articular. No causa artritis reumatoide directamente, pero sí predispone a la artrosis precoz.
Obesidad
El exceso de peso genera inflamación sistémica de bajo grado, independientemente de la carga mecánica. Eso afecta también a articulaciones que no soportan peso, como las de las manos.
Infecciones
Algunas bacterias —Klebsiella, Proteus, ciertos estreptococos— parecen actuar como desencadenantes de la artritis reumatoide en personas genéticamente predispuestas. La artritis reactiva, por definición, siempre sigue a una infección.
Diagnóstico: cómo se detecta la artritis en las manos
El diagnóstico lo hace el reumatólogo, y es fundamentalmente clínico: la historia del paciente y la exploración física ya orientan mucho. Las pruebas confirman y matizan.
Exploración física
El médico palpa cada articulación buscando calor, hinchazón y dolor. Evalúa el rango de movimiento y la fuerza de agarre. La distribución importa: artritis en los nudillos y articulaciones medias, simétrica, apunta a artritis reumatoide. En las articulaciones distales, apunta a artrosis.
Análisis de sangre
Los marcadores más relevantes:
- PCR y VSG: indican inflamación activa, pero no son específicos
- Factor reumatoide (FR): positivo en el 70-80% de los casos de artritis reumatoide
- Anti-CCP: mucho más específico que el FR; su positividad tiene valor pronóstico
- Ácido úrico: elevado en la gota
- ANA: útil si se sospecha lupus u otras enfermedades autoinmunes
Imagen
La radiografía de manos es el primer paso. Detecta erosiones óseas, estrechamiento del espacio articular y deformidades, aunque los cambios suelen aparecer tarde —cuando ya ha habido daño.
La ecografía musculoesquelética y la resonancia magnética son más sensibles para detectar sinovitis y erosiones en fases muy iniciales. Son las que marcan la diferencia cuando el diagnóstico no está claro o se quiere saber si la enfermedad está activa.
Tratamiento de la artritis en las manos
El objetivo no es solo calmar el dolor. Es frenar el daño articular, preservar la función y, en el caso de la artritis reumatoide, alcanzar la remisión. Eso requiere un plan combinado: fármacos, fisioterapia y cambios en el día a día.
No hay un protocolo único. El tratamiento se adapta al tipo de artritis, al grado de actividad y a la respuesta de cada paciente. Para conocer las opciones más actualizadas, puedes consultar también nuestro artículo sobre el tratamiento actual de la artritis reumatoide.
Tratamiento farmacológico
AINEs
El ibuprofeno, el naproxeno o el diclofenaco son el primer recurso para el dolor agudo y la inflamación. Funcionan bien a corto plazo, pero no frenan el daño articular ni modifican la enfermedad. Con uso prolongado aparecen riesgos gastrointestinales y cardiovasculares. Dosis mínima, tiempo mínimo.
Corticosteroides
Los corticoides —prednisona, metilprednisolona— apagan la inflamación rápido. Se usan para controlar brotes agudos o como «puente» mientras los fármacos modificadores tardan en hacer efecto. Las infiltraciones directas en la articulación dan alivio local sin los efectos sistémicos de la medicación oral, y son especialmente útiles en articulaciones concretas muy inflamadas.
FARME convencionales
Los fármacos antirreumáticos modificadores de la enfermedad son el núcleo del tratamiento de la artritis reumatoide. El metotrexato sigue siendo el más usado décadas después de su introducción, porque funciona y es barato. Modula la respuesta inmune y reduce la inflamación sinovial a largo plazo. Se complementa con leflunomida, hidroxicloroquina o sulfasalazina según el perfil del paciente.
Terapias biológicas
Para quienes no responden bien a los FARME convencionales, los biológicos supusieron un cambio real en la historia natural de la enfermedad. Actúan sobre dianas muy específicas del proceso inflamatorio:
- Anti-TNF: etanercept, adalimumab, infliximab, certolizumab
- Anti-IL-6: tocilizumab, sarilumab
- Anti-CD20: rituximab
- Inhibidores de coestimulación T: abatacept
Inhibidores de JAK
Los inhibidores JAK (tofacitinib, baricitinib, upadacitinib) son más recientes y tienen la ventaja de tomarse en comprimido. Eficacia similar a los biológicos en muchos pacientes, con un perfil de seguridad que hay que monitorizar pero que ya tiene años de experiencia real.
Fisioterapia y ejercicios para las manos artríticas
Los fármacos controlan la inflamación; la fisioterapia preserva la función. Las dos cosas son necesarias.
Ejercicios de movilidad
Moverse duele, y por eso muchos pacientes dejan de mover las manos. Error: la inmovilidad acelera la rigidez y la atrofia. Los ejercicios suaves de rango de movimiento, hechos a diario, mantienen la flexibilidad articular:
- Abrir y cerrar la mano despacio, como aplastando una pelota blanda
- Flexionar y extender cada dedo por separado
- Rotar la muñeca en círculos
- Abrir los dedos en abanico y juntarlos de nuevo
Para una rutina completa con imágenes y progresión, tenemos un artículo específico sobre ejercicios para manos artríticas.
Fortalecimiento progresivo
Cuando la inflamación está bajo control, toca reforzar. Una pelota de rehabilitación blanda, resistencia con bandas elásticas o ejercicios con plastilina terapéutica son herramientas sencillas y efectivas. El objetivo es recuperar fuerza de agarre sin provocar inflamación.
Hidroterapia
Un baño de manos con agua tibia y sales de Epsom antes de los ejercicios reduce la rigidez matutina notablemente. El calor mejora la circulación y relaja la musculatura periarticular. El contraste frío-caliente puede ayudar a bajar la hinchazón en fases agudas.
Férulas y ortesis
Las muñequeras y férulas digitales protegen las articulaciones durante las actividades de mayor carga. Por la noche, las férulas de reposo mantienen la mano en posición funcional y reducen la rigidez al despertar. No son para siempre ni para todo el día: el reumatólogo o fisioterapeuta indica cuándo y cómo usarlas.
Terapia ocupacional
El terapeuta ocupacional hace algo que los médicos muchas veces no tienen tiempo de hacer: enseñar a vivir con la enfermedad. Qué cubiertos usar, cómo abrir un frasco sin forzar los nudillos, cómo reorganizar la cocina para no sobrecargar la mano. Utensilios adaptados, técnicas de protección articular, trucos del día a día.
Cambios en el estilo de vida
Dieta antiinflamatoria
Ningún alimento cura la artritis. Pero la inflamación sistémica sí está influida por lo que comemos. Una dieta mediterránea —pescado azul, aceite de oliva, verduras de hoja, frutos secos— se asocia a menor actividad inflamatoria en varios estudios. Lo opuesto también aplica: el exceso de azúcares refinados, ultraprocesados y grasas saturadas favorece un estado proinflamatorio crónico.
- Omega-3: sardinas, salmón, caballa, nueces, semillas de chía
- Antioxidantes: bayas, espinacas, brócoli, pimientos
- Aceite de oliva virgen extra como grasa principal
- Reducir o eliminar refrescos azucarados y bollería industrial
Peso corporal
El tejido adiposo produce citocinas proinflamatorias. Mantener un peso saludable no es solo cuestión estética: reduce directamente la carga inflamatoria sistémica.
Descanso estratégico
Durante los brotes, el descanso no es opcional. La «economía articular» —alternar actividad y reposo, no apretar más de lo necesario, usar la mano más fuerte para las tareas pesadas— es una estrategia concreta que marcan los fisioterapeutas y que los pacientes bien informados aplican.
Dejar de fumar
Ya se ha dicho: es el factor de riesgo más modificable. Y los beneficios al dejar de fumar van más allá de la artritis: los pacientes que dejan de fumar responden mejor al metotrexato y a los biológicos.
Estrés
El estrés psicológico sostenido eleva los marcadores inflamatorios y puede desencadenar brotes. Meditación, yoga adaptado, respiración consciente, apoyo psicológico: no son alternativas al tratamiento médico, sino complementos con evidencia real.
Calor y frío
Calor (compresas, parafina, agua tibia) para la rigidez y el dolor crónico. Frío (bolsa de hielo envuelta en paño, nunca directo sobre la piel) para la inflamación aguda. Regla práctica: si la articulación está caliente y roja, frío; si está rígida pero no inflamada activamente, calor.
Cirugía: cuándo es necesaria
La cirugía llega cuando los fármacos y la fisioterapia ya no pueden mantener una función aceptable. No es frecuente con los tratamientos actuales, pero sigue siendo necesaria en una minoría de pacientes con daño articular avanzado.
Sinovectomía
Extirpación del tejido sinovial inflamado. Se puede hacer por artroscopia. Indicada cuando la sinovitis no cede a pesar de tratamiento médico óptimo y está destruyendo la articulación.
Artroplastia
Sustitución de la articulación por una prótesis. En las articulaciones metacarpofalángicas da buenos resultados en cuanto a reducción del dolor y corrección de la desviación cubital. La recuperación de la fuerza es variable.
Artrodesis
Fusión de dos huesos: se elimina el movimiento, pero también el dolor. Es una solución definitiva para articulaciones distales muy destruidas o para la muñeca en casos seleccionados. El paciente pierde movilidad en ese segmento, pero gana estabilidad y función.
Reconstrucción tendinosa
La artritis reumatoide puede romper tendones extensores al desgastar el hueso sobre el que rozan. Cuando eso pasa, el dedo «cae» y no se puede levantar. La reparación o transferencia tendinosa devuelve la extensión activa.
Vivir con artritis en las manos: lo que marca la diferencia
La artritis en las manos es crónica. Eso no significa que sea estática ni que haya que resignarse. Los pacientes que mejor viven con ella son los que conocen su enfermedad, adaptan su entorno y no esperan a los brotes para actuar.
Adaptaciones en casa
No hace falta reformar el baño completo. Con poco se consigue mucho:
- Mangos engrosados en cubiertos, bolígrafos y herramientas de cocina
- Grifos de palanca en lugar de rosca
- Abridores de tarros, tijeras de muelle, peladores ergonómicos
- Ropa con velcro o cremalleras grandes en lugar de botones
- Los objetos de uso diario, a mano y sin necesidad de forzar el agarre
Tecnología
El reconocimiento de voz en el móvil o el ordenador, el ratón ergonómico, el teclado grande con teclas de fácil pulsación: la tecnología puede ser un aliado real cuando las manos fallan.
Seguimiento médico
La artritis no se trata en una consulta y se olvida. El seguimiento periódico con el reumatólogo es lo que permite ajustar el tratamiento, detectar brotes antes de que escalen y adaptar la medicación si cambia la situación.
Salud mental
La depresión y la ansiedad son frecuentes en enfermedades crónicas dolorosas. No es debilidad: es fisiología. Los grupos de apoyo, la psicología y el entorno social no sustituyen a los fármacos, pero sí influyen en cómo se vive la enfermedad y en la adherencia al tratamiento.
Actividad física
Nadar, pedalear en bicicleta estática, hacer tai-chi o yoga adaptado: movimiento sin impacto ni sobrecarga en las manos. Estar activo mejora el estado de ánimo, el sueño y la inflamación sistémica. Y las articulaciones que no se mueven se agarrotan más rápido. Si tienes problemas también en los pies, la guía sobre artritis en los pies puede ayudarte a adaptar el ejercicio.
Conocer la enfermedad
Los pacientes que entienden su enfermedad toman mejores decisiones. Saben cuándo ir al médico, cuándo esperar, cómo proteger sus articulaciones. El término médico para el dolor articular en general es artralgia; si quieres entender los mecanismos del dolor en las articulaciones, te recomendamos el artículo sobre artralgia: qué es y cómo aliviar el dolor articular. Y si quieres entender el marco más amplio de las enfermedades reumáticas, el artículo sobre el reuma: qué es, síntomas y tipos da una visión muy clara.
Preguntas frecuentes sobre la artritis en las manos
¿La artritis en las manos tiene cura?
No existe cura definitiva para la mayoría de formas de artritis. Lo que sí existe son tratamientos que permiten alcanzar la remisión —sin síntomas activos— y mantenerla durante años. Los biológicos y los inhibidores JAK han cambiado mucho el pronóstico de la artritis reumatoide en las últimas dos décadas. Muchos pacientes que antes acababan con deformidades graves hoy mantienen una función normal.
¿Cuál es la diferencia entre artritis reumatoide y artrosis en las manos?
La artritis reumatoide es autoinmune: el cuerpo ataca sus propias articulaciones. Afecta los nudillos y articulaciones medias de los dedos, generalmente en ambas manos a la vez, con rigidez matutina prolongada. La artrosis es desgaste mecánico del cartílago: afecta las articulaciones distales y la base del pulgar, duele más al usar la mano y mejora con el reposo. La artritis reumatoide suele debutar entre los 40 y 60 años; la artrosis, después de los 60.
¿Qué ejercicios son buenos para la artritis en las manos?
Los ejercicios de movilidad suave son los más seguros: abrir y cerrar la mano, mover cada dedo por separado, rotar la muñeca. Se hacen mejor tras aplicar calor local, cuando la rigidez ya ha cedido un poco. El fortalecimiento con resistencia blanda se introduce después, cuando la inflamación está controlada. Todo debe hacerse sin dolor. Un fisioterapeuta especializado puede diseñar una rutina adaptada a tu caso.
¿Cuándo debo ir al médico por dolor en las manos?
Si el dolor dura más de seis semanas, si hay hinchazón articular, si la rigidez matutina no desaparece en media hora o si empiezas a notar que no puedes hacer cosas que antes hacías sin pensar —girar una llave, abrir un tarro— es momento de consultar. No esperes a que aparezcan deformidades. El daño articular en la artritis reumatoide empieza antes de que los síntomas sean muy evidentes.
¿La dieta influye en la artritis de las manos?
Ningún alimento cura la artritis, pero la dieta sí influye en la inflamación sistémica. La dieta mediterránea —pescado azul, aceite de oliva, frutas, verduras, frutos secos— se asocia a menor actividad inflamatoria. El exceso de azúcares refinados y ultraprocesados hace lo contrario. Algunos pacientes notan empeoramiento con el alcohol, especialmente en la gota. No es magia, pero tampoco es irrelevante.
La artritis en las manos duele, limita y frustra. Pero también tiene tratamiento, y ese tratamiento ha mejorado mucho en los últimos años. Diagnosticar pronto, tratar con el fármaco adecuado, mover las manos aunque cueste un poco, adaptar el entorno: cuatro pasos que marcan la diferencia entre una enfermedad que controlas y una enfermedad que te controla a ti.