Artritis reumatoide: síntomas, causas y tratamiento completo
Artritis reumatoide: síntomas, causas y tratamiento completo
La artritis reumatoide es una enfermedad autoinmune crónica. El sistema inmunitario, por razones que la ciencia no termina de explicar del todo, empieza a atacar la membrana que recubre las articulaciones como si fuera un tejido extraño. El resultado es inflamación persistente, dolor y, con el tiempo, deterioro articular que puede volverse permanente si no se trata.
No es lo mismo que la artrosis. La artrosis viene del desgaste; la artritis reumatoide viene de dentro, del propio sistema inmune desregulado. Afecta a unas 200.000 personas en España y es tres veces más frecuente en mujeres que en hombres. El diagnóstico más habitual se da entre los 40 y los 60 años, aunque puede aparecer antes.
Lo que sigue es una guía clínica sobre cómo se manifiesta esta enfermedad, qué la desencadena y qué opciones terapéuticas existen hoy.
¿Qué es la artritis reumatoide?
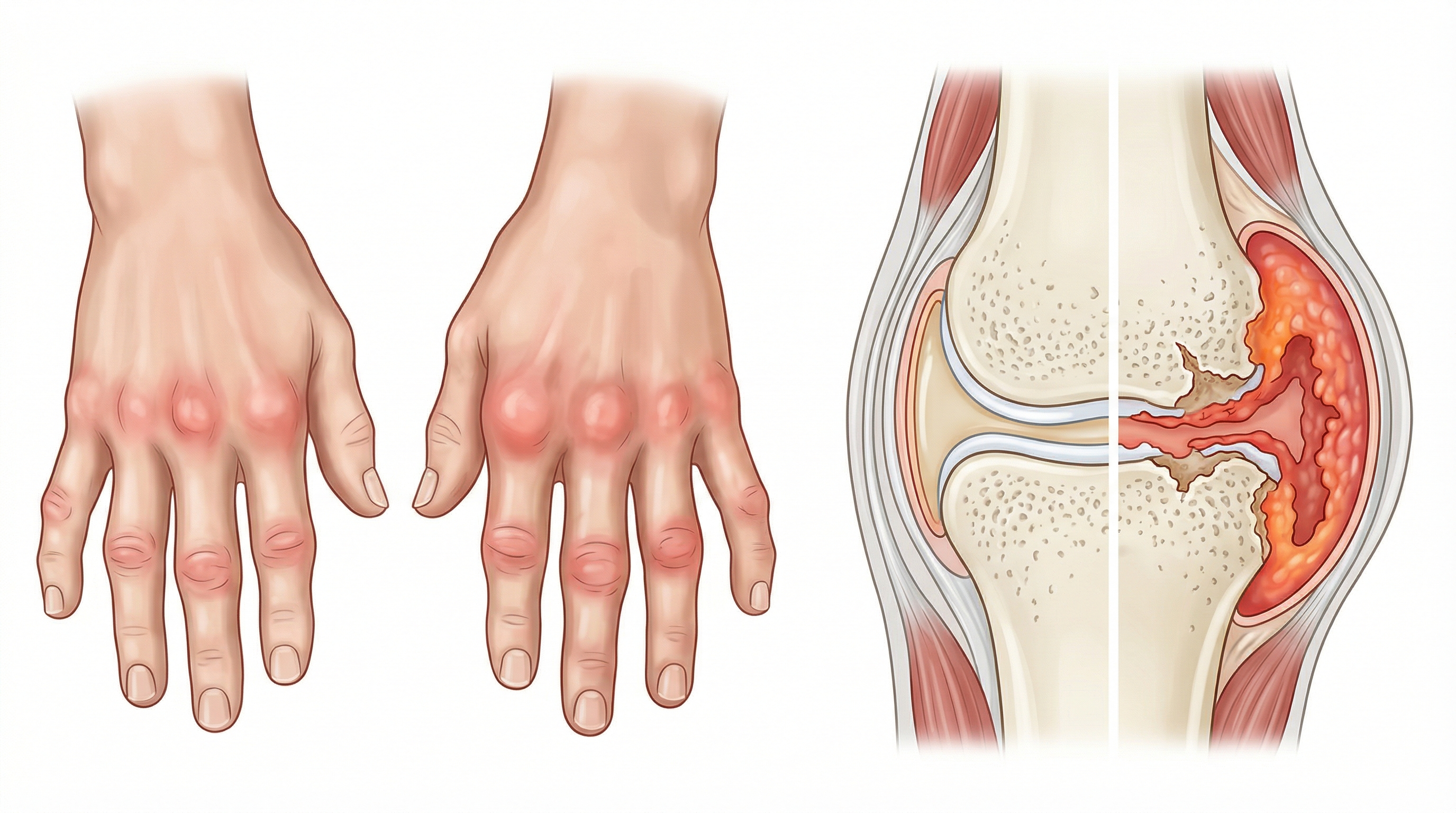
Es una enfermedad inflamatoria sistémica de origen autoinmune. El sistema inmunitario ataca la membrana sinovial, que es la capa que reviste el interior de las articulaciones. Esa membrana se inflama, se engrosa y forma lo que se llama pannus sinovial: tejido inflamatorio que va erosionando el cartílago y, eventualmente, el hueso. Si el proceso sigue sin control, la articulación se deforma.
Esto no ocurre de un día para otro. En muchos pacientes hay años entre los primeros síntomas vagos y un diagnóstico formal. Por eso el tratamiento precoz importa tanto.
Artritis reumatoide frente a artrosis
La confusión entre ambas es frecuente, pero la diferencia es sustancial. La artrosis es mecánica: el cartílago se desgasta con el uso y los años. La artritis reumatoide es inmunológica y puede afectar a una persona de 35 años sin ningún factor mecánico previo. Además, la artritis reumatoide suele ser simétrica (afecta al mismo lado en ambas manos, por ejemplo) y puede tener manifestaciones fuera de las articulaciones: pulmones, corazón, ojos. La artrosis no.
Síntomas principales de la artritis reumatoide
El cuadro no es igual en todos los pacientes. Hay quien tiene brotes intensos seguidos de períodos de relativa calma, y quien acumula inflamación de fondo sin grandes remisiones. Identificar los síntomas desde el principio es lo que permite actuar antes de que el daño articular se vuelva irreversible.
Síntomas articulares
Las articulaciones inflamadas son la señal más visible: calientes, hinchadas, dolorosas al presionarlas. La inflamación tiende a ser bilateral. Si se inflama la muñeca derecha, suele afectarse también la izquierda. Esa simetría es uno de los datos clínicos que orienta el diagnóstico.
Las manos son el epicentro más habitual, especialmente las articulaciones de los nudillos y las interfalángicas proximales (las del medio de los dedos). La artritis reumatoide en las manos interfiere con cosas que parecen simples: abrir un grifo, abrocharse un botón, escribir en un teclado. Esa pérdida de función en lo cotidiano es lo que muchos pacientes describen como lo más limitante.
Rigidez matutina
Al despertar, las articulaciones están bloqueadas. No es algo que dure diez minutos como en la artrosis: en la artritis reumatoide activa, la rigidez matutina se mantiene más de una hora, y en días malos puede durar dos o tres. Con el movimiento mejora gradualmente, pero ese arranque del día es difícil. Cuando un paciente describe mañanas en que no puede cerrar el puño al levantarse, eso ya es una señal clínica relevante.
Fatiga y síntomas generales
El dolor de articulaciones y cansancio van juntos con frecuencia. La fatiga que produce la artritis reumatoide no es la que se resuelve con dormir bien. Es un agotamiento de fondo, relacionado con la actividad inflamatoria sistémica, que interfiere con la concentración y el rendimiento diario.
También pueden aparecer febrícula (37,5-38 °C), pérdida de peso sin explicación aparente y sensación general de malestar. Son señales de que la inflamación no se está limitando a las articulaciones.
Manifestaciones fuera de las articulaciones
En un porcentaje de pacientes, la enfermedad deja huella en otros tejidos. Los nódulos reumatoides son los más conocidos: acumulaciones subcutáneas que aparecen en codos o dedos, presentes en el 20-30% de los casos seropositivos. Puede haber sequedad ocular intensa por síndrome de Sjögren secundario. Las complicaciones pulmonares (pleuritis, fibrosis) son menos frecuentes pero serias. Y en casos raros, vasculitis de pequeño vaso.
Causas y factores de riesgo
No hay una causa única. La artritis reumatoide se desarrolla cuando coinciden predisposición genética y algún factor ambiental que pone en marcha la respuesta autoinmune. Cuáles son exactamente esos factores desencadenantes en cada persona, no siempre se puede determinar.
Factores genéticos
Tener un familiar de primer grado con artritis reumatoide multiplica el riesgo entre 3 y 5 veces. Las variantes del gen HLA-DRB1 son las más estudiadas y confieren una susceptibilidad real. Pero la genética no lo explica todo: hay portadores de esos alelos que nunca desarrollan la enfermedad, y pacientes sin antecedentes familiares que sí la desarrollan.
Factores hormonales
El hecho de que el 70-80% de los pacientes sean mujeres apunta a un papel de las hormonas sexuales, aunque el mecanismo exacto no está completamente aclarado. El embarazo suele mejorar los síntomas, probablemente por el perfil hormonal e inmunológico del tercer trimestre. El postparto, en cambio, puede desencadenar un brote. La menopausia también se asocia a mayor riesgo de debut o agravamiento.
Factores ambientales y hábitos
El tabaco es el factor de riesgo modificable más documentado. Fumar duplica o triplica el riesgo de desarrollar artritis reumatoide seropositiva y se asocia a formas más agresivas y peor respuesta al tratamiento. Además del tabaco, se investiga el papel de ciertos contaminantes, la infección por el virus de Epstein-Barr en individuos susceptibles, y las alteraciones de la microbiota intestinal.
Tabla de factores de riesgo
| Factor | Incremento del riesgo |
|---|---|
| Tabaquismo activo | 2-3 veces mayor |
| Historia familiar (primer grado) | 3-5 veces mayor |
| Sexo femenino | 3 veces más frecuente |
| Edad 40-60 años | Período de mayor incidencia |
| Obesidad (IMC mayor de 30) | Factor contribuyente moderado |
Diagnóstico de la artritis reumatoide
No hay una sola prueba que lo confirme. El diagnóstico es clínico: el reumatólogo combina la historia del paciente, la exploración física y los resultados analíticos. Los criterios ACR/EULAR de 2010 son el estándar actual; permiten un diagnóstico más temprano que los criterios anteriores de 1987, lo que ha mejorado bastante los resultados a largo plazo.
Análisis de sangre
El factor reumatoide (FR) es positivo en el 70-80% de los pacientes con enfermedad establecida, pero no es exclusivo de la artritis reumatoide: puede salir positivo en otras enfermedades y en personas sanas de edad avanzada. Los anticuerpos anti-CCP son más específicos, con una especificidad superior al 95%, y tienen la ventaja de aparecer años antes de los síntomas clínicos. La VSG y la PCR miden la inflamación activa y sirven para monitorizar la respuesta al tratamiento.
Pruebas de imagen
La radiografía convencional sigue siendo útil para evaluar el daño ya establecido: erosiones óseas, pérdida de espacio articular. Pero en fases tempranas, la ecografía articular es más sensible. Detecta sinovitis y erosiones que la radiografía aún no muestra. La resonancia magnética va más allá: identifica edema óseo subcondral, que es un marcador precoz de daño inminente.
Sistema de puntuación ACR/EULAR 2010
Puntúa cuatro áreas: número y tipo de articulaciones afectadas, serología (FR y anti-CCP), reactantes de fase aguda y duración de los síntomas. Con 6 puntos sobre 10, el diagnóstico es compatible. El sistema está diseñado para funcionar al inicio, antes de que el daño articular sea evidente.
Tratamiento de la artritis reumatoide
El objetivo es la remisión. No solo el control parcial: la remisión clínica sostenida, es decir, ausencia de inflamación activa detectable. El modelo actual es el llamado «treat to target»: se define un objetivo claro (remisión o baja actividad), se evalúa cada 1-3 meses y se escala el tratamiento si no se alcanza.
Fármacos antirreumáticos modificadores de la enfermedad (FAME)
Son la columna del tratamiento. El metotrexato es el primero que se prescribe en casi todos los casos: décadas de uso, eficacia probada, coste bajo. Se toma semanalmente y siempre acompañado de ácido fólico para reducir efectos adversos. Cuando el metotrexato no es suficiente o no se tolera, se añaden o sustituyen otros FAME convencionales como la leflunomida, la sulfasalazina o la hidroxicloroquina.
Terapias biológicas
Si los FAME convencionales no controlan la enfermedad, el siguiente paso son los biológicos. Actúan sobre dianas moleculares específicas del proceso inflamatorio. Los anti-TNF (etanercept, adalimumab, infliximab) fueron los primeros en aprobarse y siguen siendo muy usados. El abatacept bloquea la activación de los linfocitos T. El rituximab elimina los linfocitos B y funciona especialmente bien en pacientes con anti-CCP elevados. El tocilizumab inhibe el receptor de la interleucina-6, una citocina clave en la inflamación sistémica.
Inhibidores JAK
Son más recientes. Baricitinib, tofacitinib y upadacitinib actúan sobre las quinasas JAK, que son proteínas intracelulares que transmiten señales proinflamatorias. La ventaja práctica es clara: se toman en pastilla, no requieren inyección ni infusión. En eficacia son comparables a muchos biológicos. Su perfil de seguridad a largo plazo sigue en estudio, especialmente en pacientes con factores cardiovasculares.
Rehabilitación y ejercicio
El fármaco solo no basta. La fisioterapia ayuda a mantener la movilidad articular y el tono muscular, que son protectores naturales de la articulación. Los ejercicios para manos artríticas mejoran la función y reducen la rigidez de forma medible. La terapia ocupacional tiene un papel que a veces se subestima: enseña a reorganizar las actividades cotidianas para reducir la carga sobre las articulaciones dañadas y a utilizar ortesis cuando son necesarias.
Vivir con artritis reumatoide
Controlar la artritis en las manos y el resto del cuerpo no depende solo de la medicación. Lo que se come, cómo se descansa, el estado psicológico: todo eso afecta a la inflamación y a cómo se vive la enfermedad día a día.
Alimentación
Ninguna dieta cura la artritis reumatoide. Pero hay evidencia razonable de que el patrón mediterráneo reduce la inflamación sistémica. Los ácidos grasos omega-3 del pescado azul y las nueces tienen efecto antiinflamatorio documentado en ensayos controlados. El tabaco, por otro lado, empeora el pronóstico de forma objetiva y reduce la respuesta a los biológicos: dejar de fumar no es solo un consejo genérico de salud, en esta enfermedad tiene un impacto directo.
Los brotes
Cuando hay inflamación activa, el descanso relativo tiene sentido. Pero la inmovilidad prolongada es peor: debilita la musculatura que sostiene las articulaciones y aumenta la rigidez. El frío o el calor local, según lo que tolere cada paciente, ayuda a aliviar el dolor puntual. Llevar un diario de síntomas es más útil de lo que parece: permite al reumatólogo ver patrones y ajustar el tratamiento con mejor criterio.
Salud mental
Hasta el 40% de los pacientes con artritis reumatoide activa tienen ansiedad o depresión clínicamente relevante. No es raro ni es debilidad: el dolor crónico sostenido agota. Los grupos de pacientes, la psicoterapia y las técnicas de manejo del estrés no son opcionales en el manejo de esta enfermedad; deberían estar integrados en el plan de tratamiento.
Preguntas frecuentes sobre la artritis reumatoide
¿Tiene cura la artritis reumatoide?
No hay cura hoy por hoy. Pero «sin cura» no significa «sin salida». Con el tratamiento adecuado, muchos pacientes alcanzan remisión sostenida: la enfermedad está ahí, pero no activa. Cuanto antes se empiece, mayores son las probabilidades de llegar a ese punto sin daño articular permanente.
¿Cuánto tiempo dura la rigidez matutina?
Más de 60 minutos en la mayoría de los casos activos; a veces dos o tres horas. Es uno de los datos más útiles para diferenciarla de la artrosis, donde la rigidez suele resolverse en menos de media hora. Mejora con el movimiento, pero no de forma inmediata.
¿La artritis reumatoide afecta solo a las manos?
Las manos son las más afectadas, sí, pero no las únicas. Muñecas, rodillas, tobillos, pies, codos, hombros, caderas: todas son posibles. En casos severos puede llegar a la columna cervical. Y como enfermedad sistémica, puede dejar huella en pulmones, ojos y corazón.
¿Se puede hacer ejercicio?
No solo se puede: se debe. El ejercicio aeróbico de bajo impacto (natación, bicicleta, caminatas) es beneficioso para la capacidad cardiovascular y el bienestar general. El ejercicio de fortalecimiento muscular protege las articulaciones. Solo tiene sentido reducirlo durante brotes agudos con inflamación activa intensa.
¿Cuándo hay que ir al reumatólogo?
Si hay inflamación en varias articulaciones durante más de seis semanas, rigidez matutina prolongada o fatiga sin explicación, hay que consultar. Si además el análisis muestra factor reumatoide o anti-CCP positivos, más razón aún. Tres meses desde el inicio de los síntomas es el margen para iniciar tratamiento sin dejar secuelas innecesarias.
Conclusión
La artritis reumatoide ha cambiado mucho en los últimos veinte años, sobre todo desde que llegaron los biológicos y los inhibidores JAK. Hoy, un paciente diagnosticado a tiempo y bien tratado tiene buenas probabilidades de mantener una vida funcional sin deformidades graves. Eso no era así en 1990.
Si tienes síntomas compatibles, no esperes a que empeoren. Ve al médico, pide derivación a reumatología y empieza el proceso diagnóstico cuanto antes.