Bursitis: qué es, tipos, síntomas y tratamiento completo
Bursitis: qué es, tipos, síntomas y tratamiento completo
- La bursitis es la inflamación de una bolsa sinovial (bursa), un pequeño saco con líquido que amortigua articulaciones y tendones.
- Afecta sobre todo al hombro, el codo, la cadera, la rodilla y el talón.
- El dolor localizado, la hinchazón, el calor y la pérdida de movilidad son sus señales habituales.
- La mayoría de los casos remiten con reposo, hielo y antiinflamatorios en pocas semanas.
- Tratarla a tiempo evita que una bursitis aguda acabe cronificándose.
La bursitis figura entre las razones más comunes de dolor de articulaciones en personas activas y trabajadores manuales. Cada año, millones de personas la padecen. No afecta al hueso ni al cartílago, pero basta para que levantarse de la cama sea una odisea o que ponerse el abrigo resulte imposible. Saber qué es, cómo reconocerla y qué hacer con ella marca toda la diferencia.
Aquí encontrarás lo esencial: anatomía de las bursas, los seis tipos más habituales, por qué aparece, cómo se diagnostica y qué opciones de tratamiento existen realmente.
¿Qué es la bursitis?
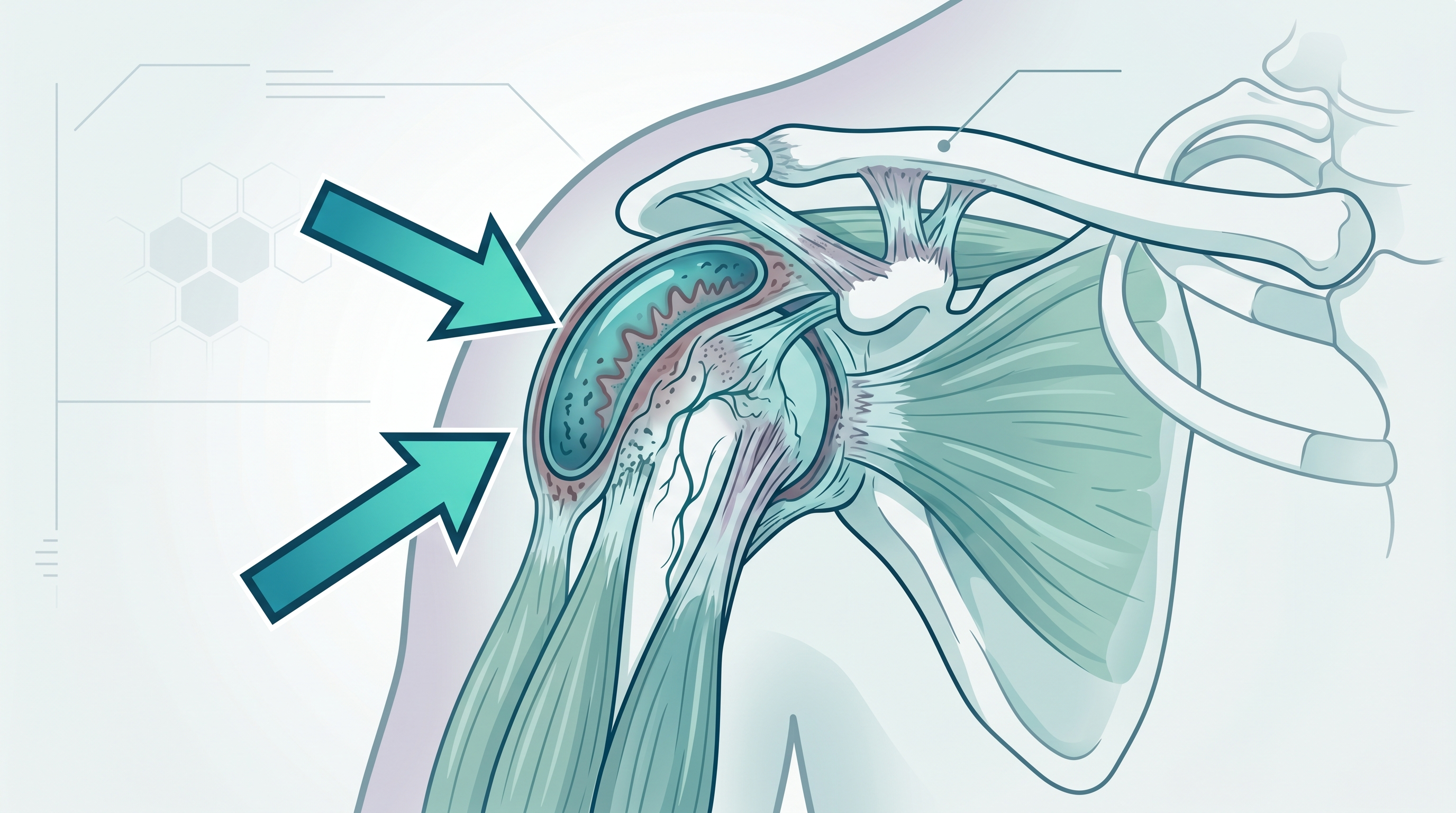
Una bursa, también llamada bolsa sinovial, es un saco plano relleno de líquido. Su único trabajo es reducir la fricción entre huesos, tendones, músculos y piel durante el movimiento. Sin ellas, cada vez que movieras el hombro o la rodilla estarías frotando tejidos directamente unos contra otros.
El cuerpo tiene más de 150 bursas, aunque las que más problemas dan están en hombros, codos, caderas, rodillas y tobillos. Cuando una bursa se irrita, su membrana interna (el sinovio) produce demasiado líquido. La bolsa se hincha, presiona los tejidos de alrededor y aparece el dolor.
La bursitis puede ser aguda, de aparición brusca tras un golpe o un esfuerzo puntual, o crónica, cuando persiste semanas o meses por movimientos repetitivos o alguna enfermedad de fondo. La buena noticia: la mayoría responde bien al tratamiento sin cirugía.
«Bursitis» viene del latín bursa (bolsa) y el sufijo griego -itis (inflamación). El anatomista William Hunter fue el primero en describir estas estructuras de forma sistemática en el siglo XVIII.
Tipos de bursitis más frecuentes
La bursitis puede aparecer en cualquier articulación, pero hay seis localizaciones que concentran la mayoría de los casos.
Bursitis subacromial (hombro)
Es la más frecuente de todas. La bursa subacromial queda entre el manguito rotador y el acromion, la parte más alta del omóplato. Cuando se inflama, duele en la cara lateral del hombro, sobre todo al elevar el brazo o al dormir sobre ese lado.
Les ocurre mucho a nadadores, tenistas y trabajadores que levantan los brazos repetidamente. Según estimaciones de atención primaria, la bursitis subacromial explica entre el 65 % y el 70 % de todas las consultas por dolor de hombro.
Bursitis del olécranon (codo)
La bursa del olécranon está en la punta del codo. Cuando se inflama forma una bolsa redonda y blanda, bastante visible, a veces con enrojecimiento. Lo curioso es que puede crecer mucho sin dolor excesivo, aunque cualquier presión directa molesta bastante.
El apoyo prolongado sobre superficies duras, los traumatismos directos y las infecciones son las causas habituales. También puede asociarse a gota o artritis reumatoide.
Bursitis trocantérea (cadera)
Se asienta sobre el trocánter mayor del fémur, en la cara externa de la cadera. El dolor va por la zona lateral y a veces baja por el muslo. Empeora al subir escaleras, al estar de pie mucho rato o al acostarse sobre el lado afectado.
Afecta más a mujeres de mediana edad y a corredores o ciclistas. La debilidad de los músculos abductores de cadera y ciertos patrones de marcha la favorecen claramente.
Bursitis prepatelar (rodilla)
La bursa prepatelar está entre la rótula y la piel. Su inflamación produce una hinchazón redonda y blanda justo sobre la rótula. Se conoce popularmente como «rodilla del carpintero» o «rodilla del ama de casa», porque aparece en personas que pasan horas arrodilladas: fontaneros, azulejistas, jardineros.
En reposo el dolor suele ser leve, pero la presión directa y la flexión de rodilla lo disparan.
Bursitis retrocalcánea (talón)
Afecta a la bolsa sinovial entre el tendón de Aquiles y el hueso del talón. Duele en la parte posterior del talón al caminar, correr o subir cuestas. Se confunde con facilidad con la tendinitis de Aquiles, con la que puede coexistir al mismo tiempo.
El calzado inadecuado, salir a correr sin calentar y las deformidades del pie como el pie cavo son los desencadenantes más habituales.
Bursitis isquiática
La bursa isquiática está entre el isquion, la parte baja de la pelvis, y el músculo glúteo mayor. Duele en la nalga y empeora al sentarse durante mucho tiempo, especialmente sobre superficies duras. De ahí su apodo: «nalga del tejedor» o «bursitis del ciclista». Menos conocida que las anteriores, pero bastante incapacitante para quienes trabajan sentados toda la jornada.
Síntomas de la bursitis
Los síntomas varían según dónde esté la bursa y qué la ha provocado, pero hay un patrón que se repite en casi todos los casos.
Dolor localizado
El dolor aparece de forma gradual en la mayoría de los casos, aunque tras un traumatismo puede ser inmediato. Es un dolor sordo, profundo, que se intensifica con el movimiento y con la presión sobre la zona. En reposo suele calmarse algo, pero en fases agudas puede estar presente también de noche.
Inflamación y edema
La bursa inflamada acumula líquido y produce una hinchazón visible. Es más evidente cuando la bursa es superficial, como en el codo o la rodilla. En la cadera, que está más profunda, puede no verse, pero sí notarse.
Calor y enrojecimiento
La piel sobre la zona afectada puede estar caliente y enrojecida, sobre todo en las bursitis infecciosas y en las relacionadas con gota. Son señales de inflamación activa que el médico valora para orientar el diagnóstico.
Limitación del movimiento
Con el dolor y la hinchazón, el rango de movimiento de la articulación se reduce. En el hombro, levantar el brazo se vuelve difícil. En la cadera, caminar normal. En la rodilla, doblar o estirar la pierna del todo. Esta limitación funcional es, en muchos casos, lo que finalmente lleva a la consulta.
Causas y factores de riesgo
La bursitis no tiene una sola causa. Identificar cuál la ha desencadenado es clave para tratarla bien y evitar que vuelva.
Movimientos repetitivos y sobrecarga
Es la causa más habitual. La microtraumatización continua por repetir los mismos gestos durante horas acaba irritando la bursa. Los deportistas, los músicos y los trabajadores manuales están en primera línea de riesgo. La bursa aguanta un tiempo, pero la fricción constante tiene un límite.
Traumatismos directos
Un golpe, una caída o apoyar prolongadamente una articulación sobre una superficie dura basta para provocar una bursitis aguda. El ejemplo clásico: arrodillarse horas seguidas sobre el suelo de obra.
Infecciones (bursitis séptica)
Las bacterias entran en la bursa por heridas pequeñas en la piel, picaduras de insectos o cirugías próximas. El Staphylococcus aureus es el responsable en la mayoría de los casos. Una bursitis séptica no se resuelve sola: necesita antibióticos y, si no responde, drenaje quirúrgico.
Enfermedades sistémicas
Algunas enfermedades multiplican el riesgo de bursitis:
- Gota y pseudogota: Los cristales de ácido úrico o pirofosfato cálcico que se depositan en la bursa generan una inflamación aguda muy dolorosa.
- Artritis reumatoide: La inflamación de la membrana sinovial puede extenderse a las bursas, con episodios recurrentes.
- Diabetes: Aumenta la susceptibilidad a infecciones, incluyendo la bursitis séptica.
- Espondilitis anquilosante: Puede inflamar varias bursas a la vez.
Factores biomecánicos y posturales
Una diferencia de longitud entre las piernas, alteraciones en la marcha, poca fuerza muscular o el sobrepeso generan cargas anómalas sobre ciertas bursas y las acaban irritando. Tener articulaciones inflamadas de forma crónica también predispone a desarrollar bursitis en las zonas cercanas.
Diagnóstico de la bursitis
El diagnóstico combina la historia clínica, la exploración física y, si hace falta, pruebas de imagen o de laboratorio.
Exploración física
El médico pregunta cuándo empezó el dolor, dónde está exactamente, qué lo agrava o lo alivia y qué actividades laborales o deportivas realiza el paciente. La palpación de la zona identifica el punto más doloroso y detecta calor, hinchazón o crepitación.
Maniobras específicas, como el arco doloroso en la bursitis subacromial o el signo del pellizco en la trocantérea, orientan mucho el diagnóstico sin necesidad de pruebas adicionales.
Ecografía
La ecografía musculoesquelética es la prueba de imagen de primera elección. Es rápida, barata, sin radiación y permite ver directamente la bursa inflamada, medir el grosor de sus paredes y detectar líquido o depósitos de cristales. Además, sirve para guiar una punción o una infiltración con precisión.
Resonancia magnética (RM)
Se recurre a la RM cuando se sospechan lesiones añadidas, como una rotura del manguito rotador o una lesión de cartílago, o cuando la ecografía no da una respuesta clara. Las imágenes de tejidos blandos son de alta resolución y permiten descartar tumores o fracturas por estrés.
Aspiración y análisis del líquido bursal
Si hay mucho derrame o se sospecha infección o gota, se hace una artrocentesis: se pincha la bursa y se extrae el líquido. El análisis, con recuento celular, cultivo bacteriano y búsqueda de cristales, confirma el origen exacto y orienta el tratamiento.
Tratamiento de la bursitis
El tratamiento depende de la causa, la localización y cuánto ha avanzado. En la mayoría de los casos, un enfoque conservador por pasos es suficiente.
Reposo y modificación de la actividad
Lo primero es parar o reducir lo que ha provocado la bursitis. En el trabajo puede requerir una adaptación temporal del puesto. Pero el reposo total tampoco es la solución: inmovilizar la articulación favorece la rigidez y la pérdida muscular. Lo que funciona es el reposo relativo, evitar los movimientos que duelen sin dejar de moverse del todo.
Aplicación de frío local
Hielo envuelto en un paño, 15-20 minutos, 3-4 veces al día. Reduce el dolor y la inflamación en la fase aguda. Nunca directamente sobre la piel.
Antiinflamatorios no esteroideos (AINEs)
Ibuprofeno, naproxeno o diclofenaco son los fármacos de primera línea para el dolor y la inflamación aguda. El uso debe acotarse en el tiempo, normalmente 7-14 días, y siempre con supervisión médica por los posibles efectos digestivos y cardiovasculares. Para bursas superficiales, los geles antiinflamatorios tópicos son una alternativa bien tolerada.
Infiltraciones de corticosteroides
Cuando los AINEs no bastan, una infiltración local de corticosteroides, triamcinolona o metilprednisolona, combinada con anestésico, da un alivio rápido y duradero. Guiadas por ecografía son muy precisas. El límite está en 2-3 infiltraciones al año en la misma zona: más repeticiones pueden debilitar los tejidos de alrededor.
Fisioterapia y rehabilitación
La fisioterapia resulta imprescindible tanto para recuperarse como para no recaer. Las técnicas más usadas:
- Ultrasonidos terapéuticos para bajar la inflamación.
- Electroterapia (TENS, corrientes interferenciales) para controlar el dolor.
- Movilizaciones articulares para recuperar el rango de movimiento.
- Ejercicios de fortalecimiento para estabilizar la articulación.
- Terapia manual para mejorar la mecánica articular.
Seguir un programa de ejercicios específicos para las articulaciones afectadas, con un fisioterapeuta, acelera la recuperación y reduce bastante el riesgo de que la bursitis se cronifique.
Aspiración del líquido bursal
Si el derrame es grande y genera una presión mecánica significativa, se puede drenar con una punción. El alivio es inmediato. En la bursitis séptica el drenaje no es opcional: forma parte del tratamiento junto con los antibióticos.
Tratamiento quirúrgico
La cirugía se reserva para los casos crónicos que no mejoran tras meses de tratamiento conservador o cuando hay complicaciones: infección resistente, cuerpos extraños, calcificaciones extensas. La bursectomía, que es la extirpación de la bursa, puede hacerse por artroscopia con buenos resultados y una recuperación relativamente corta.
Alimentación y bursitis
La dieta no cura la bursitis, pero sí puede ayudar a reducir la inflamación general y facilitar la recuperación. Hay evidencia de que incluir alimentos antiinflamatorios como el aceite de oliva virgen extra, el pescado azul rico en omega-3, las frutas y verduras de colores intensos, las nueces y las semillas tiene un efecto positivo real.
Mantener un peso saludable también importa: cada kilo de más añade carga sobre las articulaciones de cadera, rodilla y tobillo. Reducir el alcohol y los ultraprocesados con grasas saturadas contribuye a un menor estado inflamatorio de base.
Prevención de la bursitis
No siempre se puede evitar, especialmente cuando hay enfermedades sistémicas de fondo. Pero hay medidas concretas que reducen bastante el riesgo.
Ergonomía y adecuación del entorno
Ajustar el puesto de trabajo para evitar posturas forzadas y movimientos repetitivos es lo más efectivo. Herramientas ergonómicas, pausas periódicas, rotación de tareas. Y si el trabajo implica arrodillarse, rodilleras acolchadas sin discusión.
Calentamiento y enfriamiento en el deporte
Un buen calentamiento antes del ejercicio y una vuelta a la calma progresiva al terminar preparan los tejidos para el esfuerzo y los ayudan a recuperarse. Aumentar la intensidad o la duración del entrenamiento de golpe es una receta para la sobrecarga.
Fortalecimiento muscular
La musculatura que rodea una articulación la protege. Un trabajo específico de los músculos estabilizadores del hombro, la cadera y la rodilla reduce mucho la posibilidad de desarrollar bursitis en esas zonas.
Calzado y plantillas
Un calzado con buen amortiguamiento y soporte del arco plantar protege la bursa del talón. Si hay deformidades del pie o alteraciones de la marcha, unas plantillas ortopédicas a medida pueden corregir la biomecánica y quitar presión donde más falta.
Control de enfermedades subyacentes
Controlar la gota con dieta y medicación, tratar bien la artritis reumatoide y mantener la glucemia estable en diabetes reduce mucho el riesgo de episodios de bursitis vinculados a estas enfermedades.
Preguntas frecuentes sobre la bursitis
¿Cuánto tiempo tarda en curar una bursitis?
Una bursitis aguda bien tratada suele resolverse entre 2 y 6 semanas. Los casos crónicos o recurrentes pueden requerir varios meses. Volver demasiado pronto a la actividad que la provocó es la causa más frecuente de recaída.
¿La bursitis se puede curar sin cirugía?
En más del 90 % de los casos, sí. Reposo, antiinflamatorios, fisioterapia e infiltraciones si hacen falta suelen ser suficientes. La cirugía solo entra en juego cuando nada ha funcionado tras 3-6 meses de tratamiento médico adecuado.
¿Qué diferencia hay entre bursitis y tendinitis?
La bursitis es la inflamación de una bolsa sinovial; la tendinitis, la de un tendón. Ambas duelen en torno a la articulación y pueden darse al mismo tiempo. Distinguirlas requiere una exploración clínica y, habitualmente, una ecografía.
¿Se puede hacer ejercicio con bursitis?
En la fase aguda, mejor evitar los movimientos que duelen. Pero el reposo absoluto a largo plazo no ayuda. Los ejercicios de bajo impacto, natación, bicicleta estática, estiramientos suaves, suelen tolerarse bien y mantienen la movilidad articular. Siempre con un fisioterapeuta que supervise.
¿La bursitis produce fiebre?
La bursitis no infecciosa no produce fiebre. Si hay fiebre, escalofríos y malestar general, hay que sospechar bursitis séptica y buscar atención médica rápido. No conviene esperar para empezar los antibióticos.
¿Qué suplementos pueden ayudar en la bursitis?
Los ácidos grasos omega-3 (EPA y DHA), la curcumina de la cúrcuma, la boswellia y la vitamina D tienen evidencia antiinflamatoria. Pero ningún suplemento sustituye el tratamiento médico. Consúltalo con tu médico antes de tomar cualquier cosa.
Conclusión
La bursitis duele, limita y desespera, pero en la gran mayoría de casos se resuelve sin cirugía si se actúa a tiempo. No ignores un dolor articular que persiste más de una semana o dos: cuanto antes se trate, menor el riesgo de que se cronifique.
Cuidar las articulaciones no tiene nada de misterioso: moverse con regularidad, comer bien, respetar los tiempos de recuperación y vigilar las enfermedades de base. Con eso, la mayor parte de las bursitis no llegan a ser un problema serio.