Artritis reumatoide: qué es, síntomas, causas y tratamiento actual
Reumatólogo · Especialista en artritis
La artritis reumatoide es una de esas enfermedades que te cambian la vida sin avisar. Puede empezar con una molestia leve en los dedos de las manos, una rigidez que atribuyes al frío o al cansancio, y antes de que te des cuenta estás en la consulta del reumatólogo escuchando un diagnóstico que no esperabas. Si te han diagnosticado artritis reumatoide o sospechas que podrías tenerla, esto es lo que necesitas saber.
Qué es exactamente la artritis reumatoide: causas y mecanismo
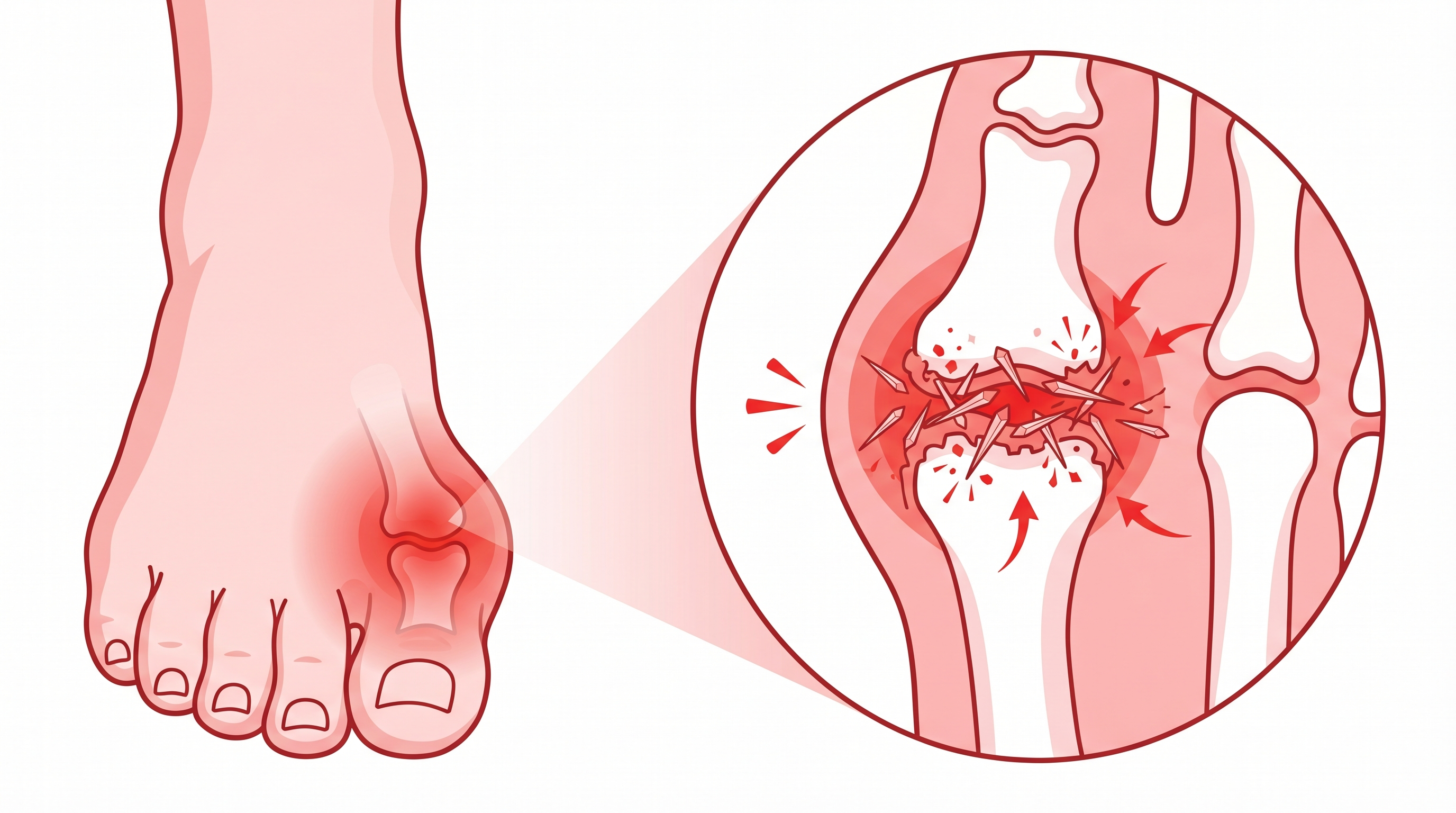
La artritis reumatoide (AR) es una enfermedad autoinmune crónica. Esto significa que tu sistema inmunológico, que normalmente te protege de virus y bacterias, se confunde y empieza a atacar tus propios tejidos. En el caso de la AR, el objetivo principal son las membranas sinoviales, esas finas capas de tejido que recubren el interior de las articulaciones y producen el líquido que las lubrica.
Cuando el sistema inmunológico ataca la membrana sinovial, esta se inflama y se engrosa. La inflamación sostenida acaba dañando el cartílago y el hueso de la articulación. Si no se trata adecuadamente, esto puede llevar a deformidades permanentes y pérdida de función. Pero — y esto es importante — los tratamientos actuales pueden prevenir ese escenario en la gran mayoría de casos si se inician a tiempo.
¿A quién afecta?
La artritis reumatoide afecta aproximadamente al 0,5-1% de la población mundial. Es de dos a tres veces más frecuente en mujeres que en hombres, y suele aparecer entre los 30 y los 60 años, aunque puede comenzar a cualquier edad. En España, se estima que unas 300.000 personas viven con esta enfermedad.
La genética juega un papel, pero no es determinante. Tener un familiar con AR aumenta el riesgo, pero la mayoría de personas con predisposición genética nunca desarrollan la enfermedad. Se cree que hace falta un desencadenante ambiental — una infección, el estrés, el tabaquismo o cambios hormonales — para que la enfermedad se active en personas genéticamente susceptibles.
Cómo se manifiesta
La AR suele empezar de forma insidiosa. Los primeros síntomas más frecuentes son dolor y rigidez en las articulaciones pequeñas de las manos (especialmente los nudillos) y los pies. Una característica distintiva es la simetría: si se afecta la mano derecha, generalmente también lo hace la izquierda.
La rigidez matutina es un síntoma clave. No hablamos de esos cinco minutos que tardas en «calentar» al levantarte — en la AR, la rigidez puede durar una hora o más y mejora progresivamente con el movimiento. Además del dolor articular, muchas personas experimentan fatiga profunda, malestar general, febrícula y pérdida de apetito.
Con el tiempo, la AR puede afectar articulaciones más grandes como muñecas, codos, hombros, rodillas y tobillos. Y no se limita a las articulaciones: puede afectar los pulmones (pleuritis, nódulos pulmonares), los ojos (sequedad ocular, escleritis), el corazón (pericarditis, mayor riesgo cardiovascular), la piel (nódulos reumatoides) y la sangre (anemia).
El diagnóstico
No existe una prueba única que confirme la AR. El diagnóstico se basa en una combinación de síntomas clínicos, análisis de sangre y pruebas de imagen. En los análisis, tu reumatólogo buscará el factor reumatoide (FR) y los anticuerpos anti-CCP (antipéptido citrulinado cíclico), junto con marcadores de inflamación como la velocidad de sedimentación (VSG) y la proteína C reactiva (PCR).
Los anticuerpos anti-CCP son especialmente útiles porque son muy específicos de la AR — si están elevados, la probabilidad de que se trate de artritis reumatoide es muy alta. Sin embargo, un resultado negativo no descarta la enfermedad, ya que existe la AR seronegativa, donde estos anticuerpos no están presentes.
Las radiografías pueden mostrar erosiones óseas en fases avanzadas, pero la ecografía y la resonancia magnética son más sensibles para detectar inflamación temprana, antes de que se produzca daño estructural visible.
Tratamiento actual
El objetivo del tratamiento moderno de la AR es la remisión o, al menos, la baja actividad de la enfermedad. El concepto de «treat to target» (tratar hacia un objetivo) guía la estrategia: se fija una meta, se evalúa regularmente y se ajusta el tratamiento hasta alcanzarla.
El metotrexato sigue siendo el medicamento de primera línea. Se toma una vez por semana y es eficaz en la mayoría de pacientes. Se combina con ácido fólico para minimizar efectos secundarios como las náuseas y las úlceras bucales. Si no es suficiente, se pueden añadir otros fármacos modificadores de la enfermedad como leflunomida o sulfasalazina.
Cuando los FAMEs convencionales no logran controlar la enfermedad, entran en juego las terapias biológicas y los inhibidores de JAK. Estos tratamientos han sido transformadores para miles de pacientes que antes tenían opciones muy limitadas. Cada caso es diferente, y tu reumatólogo elegirá la combinación más adecuada para ti.
Vivir con artritis reumatoide
Un diagnóstico de AR no es una sentencia. Con el tratamiento adecuado, la mayoría de personas con artritis reumatoide llevan una vida activa y plena. El ejercicio regular — especialmente natación, yoga y ejercicios de fortalecimiento — es un aliado fundamental. La fisioterapia y la terapia ocupacional pueden enseñarte a proteger tus articulaciones durante las actividades diarias.
El apoyo emocional también importa. Vivir con una enfermedad crónica puede ser agotador, y no solo físicamente. Las asociaciones de pacientes, los grupos de apoyo y, cuando sea necesario, el acompañamiento psicológico son recursos valiosos que no debes subestimar. No tienes que enfrentarte a esto solo.
Diferencia entre artritis reumatoide y artrosis: no son lo mismo
Una confusión muy habitual. Te dicen «tienes artritis» y automáticamente piensas en el desgaste de la edad, en tu abuela con las manos torcidas. Pero la artritis reumatoide y la artrosis son enfermedades completamente distintas, aunque ambas afecten a las articulaciones. Entender la diferencia es clave para recibir el tratamiento correcto.
La artrosis es un problema mecánico: el cartílago se va desgastando con el tiempo y el uso. La artritis reumatoide, en cambio, es un problema del sistema inmunológico que ataca las articulaciones desde dentro. La edad, la forma en que se presenta, las articulaciones que afecta… todo es diferente.
| Característica | Artritis reumatoide | Artrosis |
|---|---|---|
| Causa | Autoinmune (el sistema inmunológico ataca las articulaciones) | Desgaste mecánico del cartílago |
| Edad de inicio | Cualquier edad, frecuente entre 30-60 años | Generalmente después de los 50 |
| Patrón articular | Simétrico (ambas manos, ambas rodillas) | Puede afectar una sola articulación |
| Rigidez matutina | Dura más de 30 minutos, a veces horas | Breve, menos de 30 minutos |
| Inflamación | Marcada, con calor y enrojecimiento | Leve o ausente |
| Articulaciones típicas | Manos, muñecas, pies, rodillas | Rodillas, caderas, columna, manos |
| Afectación sistémica | Sí (fatiga, fiebre, órganos internos) | No, es solo articular |
| Análisis de sangre | Factor reumatoide y anti-CCP pueden ser positivos | Normales |
| Tratamiento principal | Inmunosupresores (metotrexato, biológicos) | Analgésicos, ejercicio, cirugía en casos graves |
Si tienes dudas sobre cuál de las dos podría ser tu caso, lo más importante es acudir a un reumatólogo. Un análisis de sangre y una exploración física suelen ser suficientes para distinguirlas. Y cuanto antes se diagnostique la artritis reumatoide, antes se puede frenar.
Artritis reumatoide síntomas: cómo se manifiesta en cada etapa
Los artritis reumatoide síntomas no aparecen todos de golpe. La enfermedad suele avanzar por etapas, y reconocer las señales tempranas puede marcar la diferencia entre un buen control y un daño articular que ya no tiene vuelta atrás.
Etapa inicial: las primeras señales de alerta
Al principio, muchas personas ni siquiera sospechan que algo grave está pasando. Los síntomas iniciales de la artritis reumatoide son sutiles y fáciles de confundir con otras cosas:
- Rigidez en los dedos de las manos al despertar, que tarda más de 30 minutos en desaparecer
- Hinchazón leve en las articulaciones pequeñas (dedos, muñecas)
- Cansancio que no se explica por la actividad realizada
- Dolor que afecta a ambos lados del cuerpo de forma simétrica
- Febrícula ocasional sin causa aparente
Muchos pacientes cuentan que al principio pensaron que era «cosa del estrés» o que habían dormido en mala posición. No te culpes si no lo identificaste de inmediato — es lo normal.
Etapa moderada: cuando la enfermedad se hace notar
Si la artritis reumatoide no se trata en la fase inicial, los síntomas se intensifican. Esta es la etapa donde la mayoría de personas recibe el diagnóstico, porque el dolor ya no se puede ignorar:
- Inflamación visible en varias articulaciones, con enrojecimiento y calor
- Dolor constante que empeora con el reposo y mejora parcialmente con el movimiento
- Dificultad para realizar tareas cotidianas: abrir frascos, abrocharse botones, escribir
- Pérdida de fuerza en las manos
- Nódulos reumatoides: pequeños bultos bajo la piel, generalmente en los codos
- Fatiga crónica que afecta al rendimiento laboral y la vida social
En esta etapa, las radiografías ya pueden mostrar signos de erosión ósea. Por eso los reumatólogos insisten tanto en el diagnóstico temprano: cuanto antes se actúe, menos daño acumularán tus articulaciones.
Etapa avanzada: daño articular establecido
Con años de enfermedad no controlada, la artritis reumatoide puede causar daño estructural significativo. Es importante decir que, con los tratamientos actuales, llegar a esta etapa es cada vez menos frecuente. Pero sigue ocurriendo, especialmente en personas que no tuvieron acceso a un tratamiento adecuado a tiempo:
- Deformidades articulares visibles, especialmente en manos y pies
- Pérdida significativa de movilidad
- Afectación de órganos: sequedad ocular, problemas pulmonares, complicaciones cardiovasculares
- Osteoporosis secundaria por la inflamación crónica y el uso prolongado de corticoides
- Limitación importante de la autonomía personal
Si estás leyendo esto y reconoces algunos de estos síntomas, no esperes. Pide cita con un reumatólogo. La artritis reumatoide se puede controlar, pero el tiempo cuenta.
Artritis reumatoide tratamiento: metotrexato y terapias biológicas
El artritis reumatoide tratamiento ha cambiado radicalmente en las últimas dos décadas. Hoy es posible alcanzar la remisión — es decir, que la enfermedad esté prácticamente inactiva — en un porcentaje alto de pacientes. La clave está en empezar pronto y con el fármaco adecuado.
Metotrexato: el pilar del tratamiento
El metotrexato sigue siendo el primer fármaco que la mayoría de reumatólogos prescribe tras el diagnóstico de artritis reumatoide. Y no por inercia, sino porque funciona. Se toma una vez por semana (en pastillas o inyección subcutánea) y en muchos pacientes consigue controlar la inflamación de forma significativa.
Algunos datos que conviene saber sobre el metotrexato:
- Los efectos no son inmediatos. Pueden pasar entre 4 y 12 semanas antes de notar mejoría
- Requiere análisis de sangre periódicos para controlar la función hepática y los recuentos sanguíneos
- Se combina con ácido fólico para reducir efectos secundarios como náuseas y úlceras bucales
- No es compatible con el embarazo — hay que planificar con antelación
- El alcohol debe limitarse, aunque no necesariamente eliminarse por completo (tu reumatólogo te orientará)
Hay personas que oyen «metotrexato» y se asustan porque también se utiliza en quimioterapia. Pero las dosis para la artritis reumatoide son mucho menores, y el perfil de seguridad, con los controles adecuados, es bueno. Millones de personas lo toman cada semana en todo el mundo.
Terapias biológicas: cuando el metotrexato no es suficiente
Si el metotrexato solo (o combinado con otros fármacos convencionales como la leflunomida o la sulfasalazina) no consigue controlar la enfermedad, el siguiente paso suelen ser los fármacos biológicos. Estos medicamentos actúan bloqueando moléculas específicas del sistema inmunológico que participan en la inflamación.
Los grupos principales de biológicos para la artritis reumatoide son:
- Anti-TNF (adalimumab, etanercept, infliximab, certolizumab, golimumab): los más utilizados, bloquean el factor de necrosis tumoral
- Anti-IL-6 (tocilizumab, sarilumab): bloquean la interleucina 6, especialmente útiles si hay mucha fatiga y elevación de reactantes
- Anti-CD20 (rituximab): elimina selectivamente un tipo de linfocitos B
- Inhibidores de la coestimulación (abatacept): impide la activación de los linfocitos T
- Inhibidores de JAK (tofacitinib, baricitinib, upadacitinib): fármacos orales de nueva generación que técnicamente no son biológicos, pero actúan de forma dirigida
La elección entre uno u otro depende de muchos factores: tu perfil clínico, comorbilidades, preferencia por inyección o pastilla, y la experiencia del reumatólogo. No existe un «mejor biológico» universal — existe el mejor para tu caso concreto.
Ejercicios recomendados para artritis reumatoide
Puede parecer contradictorio: te duelen las articulaciones y te dicen que hagas ejercicio. Pero la evidencia es clara — el ejercicio regular, adaptado a tu situación, mejora el dolor, la rigidez, la fuerza muscular y hasta el estado de ánimo. La inactividad, por el contrario, debilita los músculos y empeora la rigidez.
No hablamos de correr maratones. Hablamos de moverte de forma inteligente:
Ejercicios de bajo impacto
- Caminar: 20-30 minutos al día, a tu ritmo. Es gratis, no necesita equipamiento y puedes adaptar la intensidad cada día según cómo estés
- Natación y ejercicios en agua: el agua soporta tu peso y reduce la carga sobre las articulaciones. Probablemente el ejercicio más agradecido si tienes artritis reumatoide
- Bicicleta estática: trabaja las piernas sin el impacto de correr
- Yoga suave o tai chi: mejoran la flexibilidad, el equilibrio y tienen un componente de relajación que viene muy bien
Ejercicios de fortalecimiento
Mantener los músculos fuertes es fundamental para proteger las articulaciones. Puedes trabajar con bandas elásticas, pesas ligeras o tu propio peso corporal. Un fisioterapeuta con experiencia en artritis reumatoide puede diseñarte una rutina personalizada — y vale mucho la pena esa inversión.
Ejercicios de movilidad para las manos
Las manos suelen ser las más afectadas. Abrir y cerrar los dedos, hacer puños suaves, amasar plastilina terapéutica, girar las muñecas… son ejercicios sencillos que puedes hacer varias veces al día, incluso mientras ves la televisión. No subestimes su efecto a largo plazo.
Regla de oro: si una articulación está muy inflamada (brote agudo), dale descanso. Pero en cuanto la inflamación remita, retoma el movimiento. La clave es la constancia, no la intensidad.
Dieta antiinflamatoria: qué comer y qué evitar con artritis reumatoide
Ninguna dieta cura la artritis reumatoide. Hay que decirlo claro para no generar falsas expectativas. Pero lo que comes sí puede influir en el nivel de inflamación general de tu cuerpo, y eso, sumado al tratamiento farmacológico, puede marcar una diferencia real en cómo te sientes.
Alimentos que ayudan
- Pescado azul (salmón, sardinas, caballa, anchoas): ricos en omega-3, que tienen efecto antiinflamatorio demostrado. Intenta incluirlos 2-3 veces por semana
- Aceite de oliva virgen extra: contiene oleocantal, un compuesto con propiedades similares al ibuprofeno (a menor escala, claro)
- Frutas y verduras de colores intensos: frutos rojos, espinacas, brócoli, tomates. Aportan antioxidantes que combaten el estrés oxidativo asociado a la inflamación
- Frutos secos: nueces especialmente, por su contenido en omega-3 vegetal
- Legumbres y cereales integrales: fibra que alimenta tu microbiota intestinal, cada vez más vinculada a la regulación inmunológica
Alimentos que conviene limitar
- Azúcares refinados y ultraprocesados: promueven la inflamación sistémica
- Carnes rojas en exceso: contienen ácido araquidónico, precursor de sustancias proinflamatorias
- Alcohol: puede interferir con medicamentos como el metotrexato y aumenta la inflamación
- Grasas trans y aceites vegetales refinados: presentes en bollería industrial y comida rápida
El patrón que más evidencia acumula es la dieta mediterránea. No por casualidad: combina todos los alimentos antiinflamatorios mencionados en un modelo alimentario sostenible y agradable. No es una «dieta milagro» — es simplemente comer bien.
Convivir con artritis reumatoide: consejos prácticos del día a día
Un diagnóstico de artritis reumatoide no significa que tu vida se pare. Significa que tienes que adaptarla, y con el tiempo, la mayoría de pacientes encuentran su nuevo ritmo. Algunos consejos que suelen funcionar:
- Planifica tu día según tu energía. La fatiga de la AR es real y no es pereza. Si por las mañanas estás más rígido, deja las tareas importantes para después. Aprende a escuchar tu cuerpo
- Usa ayudas técnicas sin complejos. Abridores de frascos, cubiertos ergonómicos, grifos de palanca… no es rendirse, es ser inteligente
- Duerme bien. El sueño de mala calidad aumenta la percepción del dolor. Mantén horarios regulares, evita pantallas antes de dormir y consulta si necesitas ayuda para conciliar el sueño
- Comunica con tu entorno. Tu pareja, tu familia, tus compañeros de trabajo no pueden adivinar cómo te sientes cada día. Explícales qué es la AR, qué necesitas y cómo pueden ayudar
- No faltes a tus revisiones. Aunque te encuentres bien, el seguimiento con el reumatólogo permite detectar cambios antes de que se noten
- Cuida tu salud mental. La ansiedad y la depresión son más frecuentes en personas con enfermedades crónicas. No las normalices ni las ignores — busca ayuda profesional si la necesitas
- Mantén una vida social activa. El aislamiento empeora todo. Sal, queda con amigos, busca asociaciones de pacientes. Compartir experiencias con personas que entienden lo que vives tiene un valor enorme
La artritis reumatoide es una enfermedad crónica, sí. Pero crónica no significa insoportable. Con el tratamiento adecuado, ejercicio regular y una actitud proactiva, la calidad de vida puede ser buena. No perfecta — pero buena.
Preguntas frecuentes sobre artritis reumatoide
¿La artritis reumatoide tiene cura?
A día de hoy, no tiene cura definitiva. Pero sí se puede controlar eficazmente con los tratamientos disponibles. Muchos pacientes alcanzan la remisión, un estado donde la enfermedad está prácticamente inactiva y pueden llevar una vida normal. La investigación avanza constantemente, y cada año hay nuevas opciones terapéuticas.
¿Es hereditaria la artritis reumatoide?
Existe un componente genético, pero no es determinante. Tener un familiar con artritis reumatoide aumenta ligeramente el riesgo, pero la mayoría de personas con predisposición genética nunca desarrollan la enfermedad. Los factores ambientales como el tabaco, las infecciones y el estrés también influyen en su aparición.
¿Puedo trabajar si tengo artritis reumatoide?
En la mayoría de los casos, sí. Con un tratamiento bien ajustado, muchas personas con AR mantienen su actividad laboral con normalidad. En algunos casos puede ser necesario adaptar el puesto de trabajo o modificar ciertas tareas. Si la enfermedad limita significativamente tu capacidad, existen opciones legales de discapacidad e incapacidad que puedes consultar con un especialista.
¿Qué relación hay entre la artritis reumatoide y el embarazo?
Muchas mujeres con AR experimentan una mejoría de los síntomas durante el embarazo, aunque no siempre ocurre. Lo más importante es planificar el embarazo con antelación junto con tu reumatólogo, ya que algunos medicamentos (como el metotrexato) deben suspenderse meses antes de la concepción. Existen fármacos compatibles con el embarazo y la lactancia.
¿El clima afecta a los síntomas de la artritis reumatoide?
Muchos pacientes reportan que el frío y la humedad empeoran sus síntomas, y la experiencia personal no debe ignorarse. Sin embargo, los estudios científicos no son concluyentes al respecto. Lo que sí está claro es que mudarse a un lugar con mejor clima no cura la enfermedad. Si el frío te afecta, protege tus articulaciones con guantes y ropa adecuada, y mantén el calor en casa.
¿Los suplementos como la glucosamina o el colágeno sirven para la artritis reumatoide?
La evidencia científica sobre suplementos en la artritis reumatoide es limitada. La glucosamina y el condroitín sulfato han mostrado algún beneficio en artrosis, pero no en AR. Los suplementos de omega-3 (aceite de pescado) sí tienen cierto respaldo como complemento antiinflamatorio, aunque no sustituyen al tratamiento farmacológico. Antes de tomar cualquier suplemento, consulta con tu reumatólogo para evitar interacciones.
¿Cada cuánto debo ir al reumatólogo?
Depende de la fase de la enfermedad. Al inicio del tratamiento, las visitas suelen ser cada 1-3 meses para ajustar la medicación y monitorizar la respuesta. Una vez alcanzada la estabilidad, las revisiones se pueden espaciar a cada 3-6 meses. Pero si notas un empeoramiento o nuevos síntomas, no esperes a la próxima cita programada — contacta con tu equipo médico.