Artritis en los pies: síntomas, causas y cómo aliviarla
Artritis en los pies: síntomas, causas y cómo aliviarla
Ponerse los zapatos por la mañana debería ser automático. Cuando empieza a doler, cuando el pie amanece hinchado o rígido, algo cambia. La artritis en los pies es una de las causas más frecuentes de ese tipo de dolor crónico, y muchas personas conviven con ella durante meses antes de recibir un diagnóstico claro. Aquí explicamos qué ocurre exactamente, por qué se produce y qué se puede hacer para manejarlo.
¿Qué es la artritis en los pies?
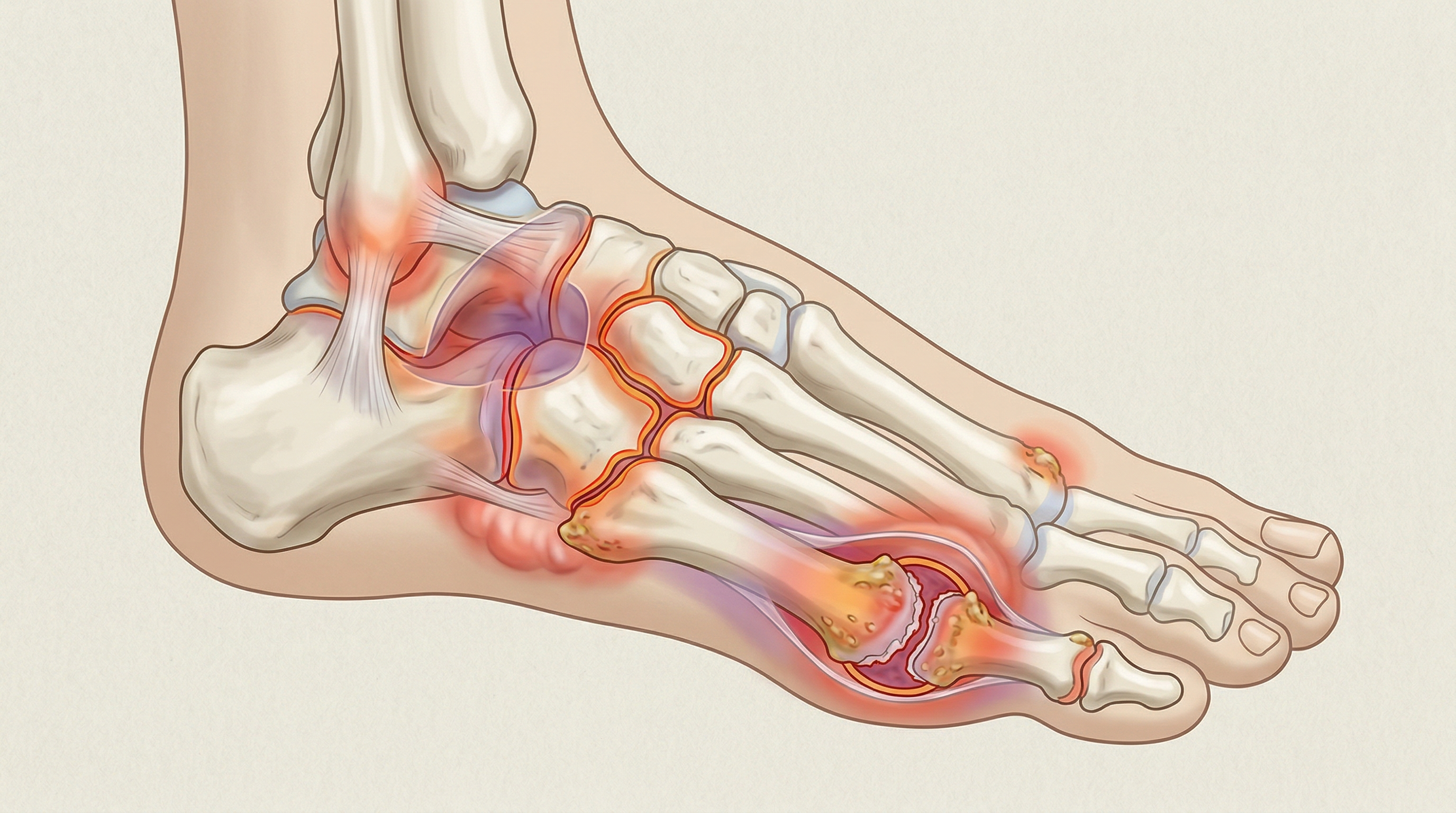
La artritis es inflamación articular. Puede aparecer en cualquier articulación del cuerpo, pero los pies cargan con circunstancias agravantes: cada pie tiene 33 articulaciones, más de 100 tendones y ligamentos, y soporta el peso completo del cuerpo con cada paso. Según la Liga Reumatológica Española, cerca del 40% de las personas con artritis tienen síntomas relevantes en los pies en algún momento de su vida.
Las zonas que se inflaman con más frecuencia son el tobillo, el mediopié (tarso) y las articulaciones metatarsofalángicas —las que conectan los metatarsianos con la base de los dedos. Cuando la inflamación es persistente, el cartílago empieza a deteriorarse: ahí es donde aparecen el dolor crónico, la deformidad y la pérdida de movilidad.
Para entender mejor cómo afecta la artritis en otras zonas del cuerpo, puedes leer nuestro artículo sobre artritis reumatoide: síntomas, causas y tratamiento.
Tipos de artritis que afectan al pie
Artritis reumatoide
Una enfermedad autoinmune en la que el propio sistema inmunitario ataca el tejido sinovial. En el pie suele arrancar en las articulaciones metatarsofalángicas: duele la parte delantera del pie, los dedos se van deformando en garra y el calzado habitual deja de valer. Afecta al 0,5-1% de la población mundial según la OMS, y las mujeres la desarrollan entre 2 y 3 veces más que los hombres.
Osteoartritis (artrosis)
La variante degenerativa, la más frecuente. Es desgaste: el cartílago se va consumiendo con los años. En el pie afecta sobre todo al primer dedo —una condición llamada hallux rigidus— y al tobillo. Más del 60% de los mayores de 65 años muestran signos radiológicos de artrosis en alguna articulación del pie. Si quieres entender qué separa un proceso del otro, tenemos un artículo dedicado a la diferencia entre artritis y artrosis.
Artritis gotosa
La gota ocurre cuando los cristales de urato monosódico se acumulan en las articulaciones. El 90% de los ataques agudos se producen en el primer dedo del pie —podagra— y el dolor llega a ser tan intenso que el roce de la sábana resulta insoportable. No es exageración: lo describe prácticamente cualquier persona que ha pasado por ello.
Artritis psoriásica
Ligada a la psoriasis cutánea, puede causar dactilitis en los dedos del pie (el llamado «dedo en salchicha») y entesitis en el talón, donde se inserta el tendón de Aquiles. Unos 3 de cada 10 pacientes con psoriasis acaban desarrollando artritis psoriásica.
Artritis reactiva
Aparece después de una infección en otro lugar del cuerpo, generalmente genitourinaria o intestinal. En los pies puede causar inflamación del talón, fasciitis plantar y artritis en los dedos. El origen infeccioso a veces se resuelve solo, pero la inflamación articular puede persistir meses.
Síntomas principales de la artritis en los pies
No todas las artritis se manifiestan igual. El patrón del dolor y los síntomas acompañantes ayudan a distinguir el tipo:
Dolor articular
En artritis inflamatorias como la reumatoide o la psoriásica, el dolor es peor al levantarse y mejora al moverse. En la artrosis pasa al revés: el dolor aumenta con el uso y cede con el reposo. La diferencia parece sutil, pero para el reumatólogo es muy orientativa.
Rigidez matutina
La dificultad para mover el pie en los primeros minutos del día es señal típica de inflamación activa. En la artritis reumatoide, esa rigidez dura más de 45-60 minutos. En la artrosis suele desaparecer en menos de 30 —lo que algunos llaman «rigidez de arranque»— y cede con el primer paseo.
Hinchazón y calor local
La inflamación produce edema visible y la articulación se nota caliente. En la gota, el enrojecimiento puede ser tan marcado que se confunde con una infección de piel. Es uno de los errores diagnósticos más frecuentes en urgencias.
Deformidades progresivas
Sin tratamiento, la artritis puede generar cambios estructurales permanentes:
- Hallux valgus (juanetes): el primer dedo se desvía hacia fuera
- Dedos en martillo: los dedos menores quedan flexionados de forma permanente
- Dedos en garra: patrón más frecuente en artritis reumatoide avanzada
- Pie plano adquirido: colapso del arco interno por daño en tendones y ligamentos
Limitación del movimiento
Subir escaleras, ponerse en puntillas, caminar cuesta abajo: actividades que se vuelven difíciles cuando el tobillo o el mediopié han perdido rango de movimiento. Y hay un problema añadido: la marcha compensatoria sobrecarga rodilla, cadera y columna lumbar.
Síntomas generales
Las artritis de origen autoinmune pueden ir acompañadas de fatiga, fiebre leve o pérdida de peso. Si el dolor articular aparece junto con un cansancio que no remite, vale la pena leer sobre la relación entre dolor de articulaciones y cansancio antes de ir a la consulta.
Causas y factores de riesgo
Genética
La herencia pesa en casi todos los tipos. En la artritis reumatoide, el antígeno HLA-DR4 se asocia a formas más agresivas. En la gota, hay variantes genéticas que reducen la capacidad del riñón para eliminar ácido úrico. Tener un familiar directo con artritis triplica el riesgo de desarrollarla.
Edad
La artrosis sigue una curva ascendente con los años. La artritis reumatoide, en cambio, puede aparecer a cualquier edad —hay un pico entre los 40 y 60 años, pero también afecta a personas jóvenes. La gota es más frecuente en hombres mayores de 40 y en mujeres tras la menopausia.
Peso corporal
Cada kilo extra genera entre 3 y 5 kg adicionales de carga sobre las articulaciones del pie al caminar. El tejido graso, además, libera citocinas proinflamatorias que no ayudan. Perder peso es uno de los pocos cambios con impacto medible y rápido sobre el dolor articular.
Lesiones previas
Un esguince grave o una fractura articular aceleran el desarrollo de artrosis postraumática en esa articulación. Los deportistas de alto rendimiento tienen mayor incidencia de artrosis de tobillo y mediopié, precisamente por los microtraumatismos acumulados.
Alimentación
En la gota, la dieta importa mucho. Las purinas de carnes rojas, vísceras, mariscos y la fructosa del alcohol elevan el ácido úrico. Fruta, verdura, lácteos desnatados y agua abundante ayudan a mantenerlo bajo control. No hay que eliminar nada de forma drástica, pero sí moderar.
Hormonas
Las mujeres son más propensas tanto a la reumatoide como a la artrosis. Los estrógenos parecen proteger el cartílago, lo que explica que ambas enfermedades se aceleren después de la menopausia.
Diagnóstico de la artritis en los pies
Historia clínica y exploración
El reumatólogo preguntará cuándo duele, dónde, qué lo mejora y qué lo empeora. La rigidez matutina y su duración son datos clave. Después explorarán las articulaciones: palparán los puntos dolorosos, valorarán la hinchazón y medirán el rango de movimiento.
Análisis de sangre
Las pruebas habituales incluyen:
- Factor reumatoide (FR) y anti-CCP: marcadores de artritis reumatoide
- Ácido úrico sérico: elevado en la gota, aunque puede ser normal durante el ataque agudo
- PCR y VSG: miden la inflamación sistémica
- HLA-B27: relacionado con espondiloartropatías
- ANA y anti-dsDNA: para descartar lupus eritematoso sistémico
Pruebas de imagen
La radiografía simple detecta pérdida de espacio articular, erosiones y cambios óseos. La resonancia magnética va más allá: permite ver el cartílago y la membrana sinovial antes de que los cambios sean visibles en una placa. La ecografía musculoesquelética es muy útil en consulta para localizar sinovitis o derrame articular de forma inmediata.
Análisis del líquido sinovial
Cuando se pincha la articulación y se analiza el líquido, se pueden identificar cristales de urato (confirmación de gota) o descartar infección articular —que es una urgencia médica real y no debe confundirse con un brote inflamatorio.
Cómo aliviar la artritis en los pies
Tratamiento farmacológico
Antiinflamatorios
Los AINE —ibuprofeno, naproxeno— son la primera opción para el dolor y la inflamación en los brotes agudos. Hay que usarlos con criterio médico porque el uso prolongado tiene riesgos gastrointestinales y cardiovasculares reales. No son caramelos.
Corticoides
Las infiltraciones intraarticulares de corticoides dan alivio rápido y localizado cuando los AINE no bastan o están contraindicados. El efecto dura entre 4 y 12 semanas según el paciente y la articulación.
Fármacos modificadores de enfermedad (FAME)
En artritis reumatoide y psoriásica, el metotrexato, la leflunomida o la sulfasalazina frenan el daño articular a largo plazo. Los biológicos —inhibidores del TNF, anti-IL-6, anti-IL-17— han cambiado el pronóstico de estas enfermedades. El tratamiento precoz, en los primeros 3-6 meses desde el inicio de los síntomas, produce mejores resultados según los grandes registros europeos.
Para la gota
El ataque agudo se trata con AINE, colchicina o corticoides. El tratamiento de fondo —alopurinol o febuxostat— busca mantener el ácido úrico por debajo de 6 mg/dL de forma sostenida, para que los cristales se disuelvan y los ataques dejen de producirse.
Plantillas y ortesis
Las plantillas a medida redistribuyen la presión sobre el pie y descargan las zonas más dañadas. Varios estudios muestran reducciones del dolor del 20-30% en artritis reumatoide del pie. Las ortesis de tobillo ayudan cuando hay inestabilidad o dolor en esa articulación concreta.
Cirugía
Cuando el tratamiento conservador ha fallado y la calidad de vida está muy comprometida, hay opciones quirúrgicas: prótesis de tobillo, artrodesis de articulaciones del mediopié, corrección de dedos en martillo o de hallux valgus severo. La cirugía no es el primer paso, pero tampoco hay que temerla cuando es la indicación correcta.
Ejercicios y fisioterapia para la artritis en los pies
El ejercicio no daña la articulación artrítica: la inactividad sí. La fisioterapia ayuda a conservar el rango de movimiento, fortalecer la musculatura que protege las articulaciones y mejorar el equilibrio. Si también tienes molestias en las manos, el artículo sobre artritis en las manos: tratamiento y ejercicios puede orientarte con ejercicios específicos.
Movilidad articular
- Rotaciones de tobillo: sentado con la pierna estirada, traza círculos lentos con el pie en ambos sentidos. 10 repeticiones por lado, dos o tres veces al día.
- Flexo-extensión de dedos: dobla y extiende todos los dedos despacio, aguantando 5 segundos en cada posición. 10 repeticiones.
- Elevación del arco: con el pie plano en el suelo, eleva el arco interno sin flexionar los dedos. 5 segundos y suelta. 10 veces.
Fortalecimiento
- Canicas con los dedos: recoger objetos pequeños del suelo con los dedos del pie trabaja la musculatura intrínseca de forma eficaz.
- Elevación de talones: de pie, sube y baja lentamente sobre las puntas. Fortalece el tríceps sural y estabiliza el tobillo.
- Banda elástica: sujeta una banda alrededor del antepié y realiza flexión plantar y dorsal contra resistencia.
Actividades recomendadas
La natación y el aquagym son los ejercicios más amables para el pie artrítico: trabajan sin cargar la articulación. El ciclismo estacionario, el tai chi y el yoga adaptado también funcionan bien. Si caminas, mejor sobre césped o tierra que sobre asfalto.
El papel del calzado adecuado
El calzado puede agravar o aliviar la artritis del pie. Es uno de los pocos factores completamente modificables. Un zapato equivocado comprime deformidades, aumenta la presión en zonas ya inflamadas y altera la pisada.
Qué buscar en un zapato
- Puntera ancha y alta: espacio para los dedos, sin rozamientos sobre juanetes
- Suela amortiguada y flexible: absorbe impactos y facilita el despegue
- Contrafuerte firme en el talón: estabilidad para el tobillo
- Cierre regulable (cordones o velcro): permite ajustar el volumen según la hinchazón del día
- Tacón entre 1 y 3 cm: evita concentrar la carga en el antepié
Los zapatos ortopédicos de horma extra ancha (extra-depth) pueden acomodar plantillas a medida incluso cuando hay deformidades pronunciadas. Vale la pena acudir a una ortopedia especializada en lugar de comprar por internet a ciegas.
Prevención y cuidado diario de los pies con artritis
Controla el peso
Bajar entre un 5% y un 10% del peso corporal se traduce en una reducción apreciable del dolor articular en personas con sobrepeso. No hace falta llegar al peso ideal: incluso pérdidas modestas tienen efecto real sobre la carga articular.
Alimentación antiinflamatoria
Omega-3 de pescado azul, aceite de oliva virgen, frutas y verduras variadas, cúrcuma. Sin necesidad de dietas extremas. Reducir el alcohol, las carnes procesadas y los ultraprocesados tiene más impacto del que parece, especialmente en la gota.
Revisa tus pies cada día
La artritis puede alterar la sensibilidad y la circulación local. Una herida pequeña que en otra persona pasaría sola puede complicarse. Busca rozaduras, ampollas, cambios de color, zonas hinchadas. Si algo no cicatriza en unos días, consúltalo.
Frío o calor según el momento
Frío (siempre con paño de por medio, nunca directo sobre la piel) en los brotes agudos con inflamación activa. Calor húmedo —un baño templado, una compresa caliente— para la rigidez matutina, antes de los ejercicios. No hay un protocolo universal: cada persona aprende cuál le va mejor.
Seguimiento médico regular
La artritis es crónica. El tratamiento que funcionó el primer año puede necesitar ajustes. El reumatólogo irá modificando las pautas según la actividad de la enfermedad y los efectos adversos que aparezcan. Para entender mejor qué engloba el término «reuma» en su sentido más amplio, puedes leer Reuma: qué es, síntomas y tratamiento.
Preguntas frecuentes sobre la artritis en los pies
¿La artritis en los pies tiene cura?
En la mayoría de los casos, no hay cura definitiva. Pero «controlada» no significa «resignada»: muchos pacientes con artritis reumatoide alcanzan remisión clínica con los tratamientos actuales y llevan una vida completamente normal. En la artrosis, el objetivo es frenar el deterioro y conservar la función el mayor tiempo posible.
¿Debo dejar de caminar si tengo artritis en los pies?
No, salvo durante los brotes muy agudos. Caminar con calzado adecuado mantiene la movilidad y fortalece la musculatura. Lo que empeora la artritis es la inactividad prolongada: rigidez, atrofia, pérdida de equilibrio. Habla con tu fisioterapeuta para ajustar la actividad a tu situación real.
¿Cómo puedo aliviar el dolor nocturno?
Elevar los pies sobre un cojín reduce la hinchazón. Un baño de pies templado antes de acostarse ayuda con la rigidez. Evita sábanas muy pesadas si tienes sensibilidad aumentada. Si el dolor nocturno es intenso y habitual, díselo al médico: puede ser señal de inflamación activa que necesita ajuste de tratamiento.
¿Hay diferencia entre artritis del pie y un juanete?
Sí, aunque están relacionados. El juanete es una deformidad mecánica del primer dedo. La artritis es inflamación articular. Ocurre que la artritis reumatoide puede causar y agravar los juanetes, y los juanetes descuidados aceleran el daño articular. En la práctica, suelen coexistir.
¿La artritis del pie puede afectar a las rodillas?
Sí, de dos formas. Una directa: enfermedades sistémicas como la reumatoide o la gota afectan varias articulaciones a la vez. Otra indirecta: caminar con una pisada compensatoria por el dolor en el pie sobrecarga rodilla, cadera y columna a lo largo del tiempo.
¿A qué médico debo acudir?
El reumatólogo es el especialista de referencia para artritis inflamatorias. Para artrosis del pie y tobillo también interviene el traumatólogo-ortopeda y el podólogo. En muchos casos hace falta un equipo: reumatólogo, fisioterapeuta, ortopedista. No te conformes con una consulta si el dolor persiste.
Qué hacer ahora si sospechas artritis en los pies
El dolor matutino que mejora al moverte, la hinchazón en las articulaciones metatarsofalángicas, la sensación de que el pie «no arranca» bien por las mañanas: son señales que vale la pena llevar a un reumatólogo. No para alarmarse, sino porque cuanto antes se trate, menos progresa el daño estructural.
El tratamiento de la artritis en los pies no es un camino recto. Hay fármacos que funcionan y otros que hay que cambiar, plantillas que transforman la calidad de marcha, ejercicios que al principio duelen un poco y luego ayudan. La clave está en no esperar a que la deformidad sea irreversible para actuar.
Si quieres profundizar, los artículos sobre artritis reumatoide: síntomas, causas y tratamiento y sobre la diferencia entre artritis y artrosis amplían el contexto de lo que aquí hemos explicado.