Lupus y articulaciones: síntomas, diferencias y tratamiento
Lupus y articulaciones: síntomas, diferencias y tratamiento
El lupus eritematoso sistémico es una enfermedad autoinmune que puede afectar a prácticamente cualquier órgano del cuerpo. Las articulaciones son, sin embargo, uno de los blancos más frecuentes. Muchas personas que acuden al médico por dolor e inflamación articular reciben finalmente un diagnóstico de lupus cuando esperaban otro. Entender cómo actúa esta enfermedad sobre las articulaciones, en qué se diferencia de otras patologías reumáticas y qué opciones de tratamiento existen puede marcar la diferencia en la calidad de vida del paciente.
¿Qué es el lupus eritematoso sistémico?
El lupus eritematoso sistémico —conocido habitualmente como LES o simplemente lupus— es una enfermedad crónica en la que el sistema inmunitario ataca por error los tejidos sanos del propio organismo. En lugar de defendernos de virus y bacterias, produce anticuerpos que se dirigen contra el ADN, las proteínas celulares y otros componentes propios del cuerpo.
Se trata de una enfermedad multisistémica: puede comprometer los riñones, el corazón, los pulmones, el sistema nervioso, la piel y, por supuesto, las articulaciones. Afecta predominantemente a mujeres en edad fértil, aunque también se da en hombres y en personas mayores. Su causa exacta se desconoce, pero se sabe que factores genéticos, hormonales y ambientales —como la exposición solar o ciertas infecciones— contribuyen a su desarrollo.
El lupus cursa en brotes. Hay periodos de relativa calma que se alternan con fases de mayor actividad donde los síntomas se intensifican. Esta naturaleza fluctuante es una de sus características más distintivas.
Cómo afecta el lupus a las articulaciones
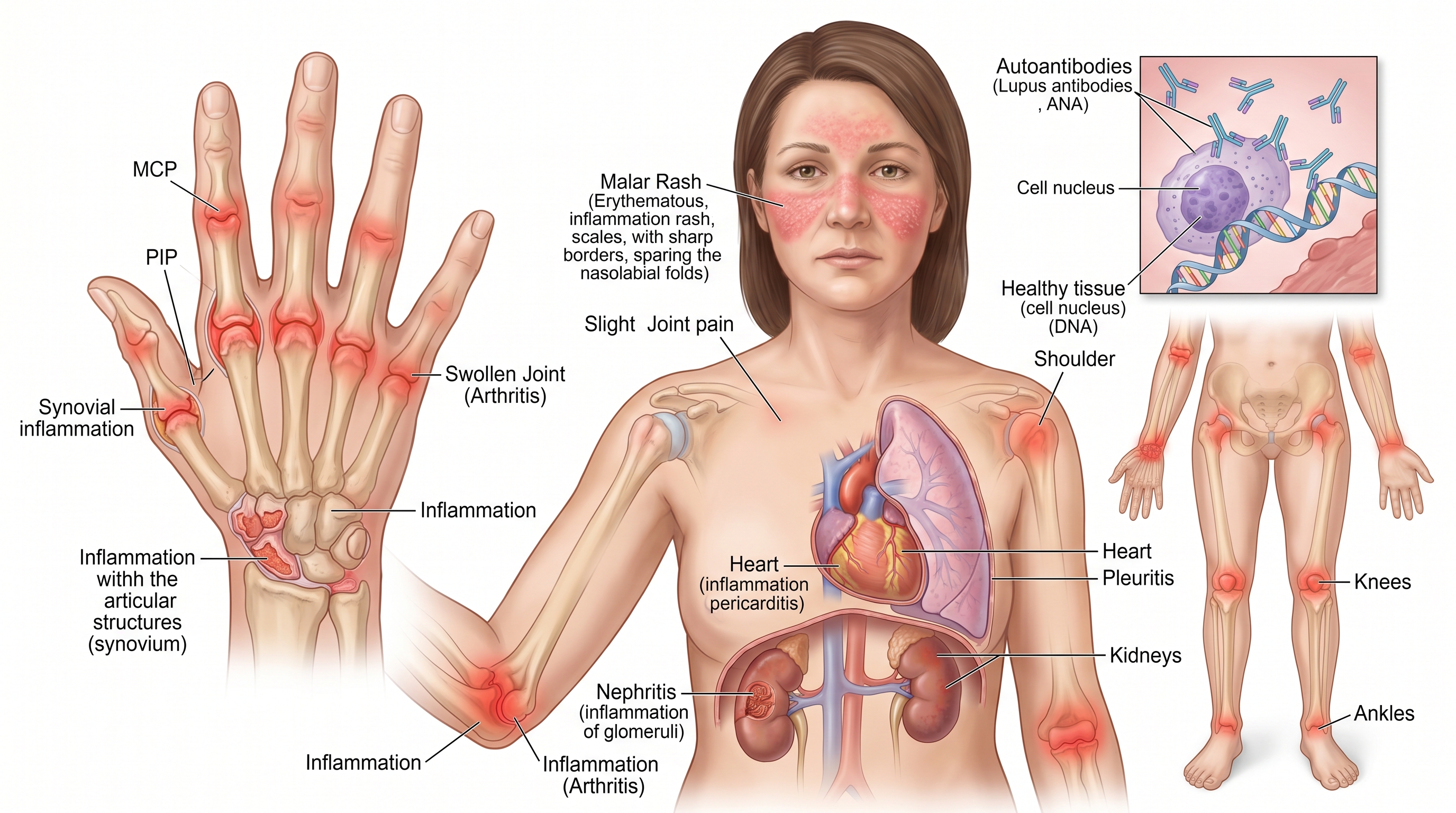
La artritis lúpica es la manifestación más habitual de la enfermedad: aparece en más del 90% de los pacientes a lo largo de su evolución. Se produce cuando los complejos inmunes —formados por anticuerpos y antígenos— se depositan en la membrana sinovial, que es la capa que recubre las articulaciones por dentro. Esto desencadena una reacción inflamatoria que causa dolor, hinchazón y rigidez.
Las articulaciones más afectadas suelen ser las pequeñas: dedos de las manos, muñecas y rodillas. Es frecuente que la afectación sea simétrica, es decir, que aparezca en ambas manos al mismo tiempo. La rigidez matutina es otro síntoma común, aunque generalmente dura menos que en otras formas de artritis.
Una característica importante de la artritis lúpica es que, en la mayoría de los casos, no destruye el hueso ni el cartílago de forma significativa, a diferencia de lo que ocurre en otras enfermedades reumáticas. Sin embargo, en un porcentaje pequeño de pacientes sí puede producirse daño articular acumulado con el tiempo, especialmente si la enfermedad no se controla bien.
También puede aparecer la artropatía de Jaccoud, una deformidad articular sin erosión ósea que resulta de la laxitud ligamentosa repetida. Las manos adquieren una apariencia característica, aunque la función articular suele conservarse mejor que en otros tipos de artritis erosiva.
Diferencias entre lupus y artritis reumatoide
La confusión entre lupus y artritis reumatoide es frecuente, porque ambas enfermedades comparten síntomas articulares parecidos. Sin embargo, son patologías distintas con mecanismos, pronóstico y tratamiento diferentes.
| Característica | Lupus eritematoso sistémico | Artritis reumatoide |
|---|---|---|
| Tipo de enfermedad | Autoinmune multisistémica | Autoinmune principalmente articular |
| Órganos afectados | Riñones, corazón, piel, SNC, articulaciones | Principalmente articulaciones (y menos frecuente otros órganos) |
| Anticuerpos característicos | Anti-ADN nativo, Anti-Sm, ANA | Factor reumatoide, Anti-CCP |
| Erupción cutánea | Frecuente (eritema en mariposa) | Infrecuente |
| Erosión articular | Poco habitual | Frecuente y progresiva |
| Curso de la enfermedad | Brotes y remisiones | Progresivo con brotes |
| Predominio por sexo | Mujeres (9:1) | Mujeres (3:1) |
Existen también otras enfermedades reumáticas que pueden confundirse con el lupus en sus etapas iniciales. La artritis psoriásica y la fibromialgia son dos ejemplos frecuentes que requieren diagnóstico diferencial cuidadoso. En todos estos casos, el análisis de anticuerpos específicos y la valoración clínica completa son esenciales para orientar el diagnóstico correctamente.
Síntomas articulares del lupus
Los síntomas articulares del lupus pueden variar bastante de una persona a otra. Algunos pacientes presentan molestias leves que apenas interfieren con su día a día; otros tienen brotes dolorosos que dificultan las tareas más simples.
Los síntomas más habituales en las articulaciones son:
- Dolor articular (artralgia): puede ser el primer síntoma que aparece. Suele afectar a varias articulaciones a la vez y migrar de una a otra.
- Inflamación: las articulaciones pueden aparecer hinchadas, calientes y enrojecidas durante los brotes.
- Rigidez matutina: sensación de entumecimiento al levantarse que generalmente mejora al cabo de poco tiempo.
- Tendinitis y tenosinovitis: inflamación de los tendones cercanos a las articulaciones, que puede provocar dolor al mover los dedos o la muñeca.
- Necrosis avascular: en casos más graves, la falta de riego sanguíneo puede provocar la muerte del tejido óseo, sobre todo en la cabeza del fémur. Esto puede estar relacionado con el uso prolongado de corticosteroides.
Los brotes articulares del lupus suelen coincidir con otras manifestaciones sistémicas: fatiga intensa, fiebre baja, pérdida de cabello o aparición de la erupción cutánea característica.
Otras manifestaciones del lupus que conviene conocer
Aunque las articulaciones son el foco de este artículo, el lupus es una enfermedad que raramente se limita a ellas. Conocer sus otras manifestaciones ayuda a entender la complejidad del diagnóstico.
Afectación cutánea
El signo más conocido del lupus es el eritema en mariposa: una erupción rojiza que aparece en las mejillas y el puente de la nariz. También pueden producirse lesiones discoides (placas escamosas que pueden dejar cicatriz), fotosensibilidad marcada y úlceras en la mucosa oral.
Afectación renal
La nefritis lúpica es una de las complicaciones más serias. Se produce cuando los anticuerpos se depositan en el riñón y generan inflamación. Puede manifestarse como proteinuria (proteínas en la orina), hematuria (sangre en la orina) o alteración de la función renal. Su detección precoz es fundamental para evitar daño irreversible.
Afectación cardiovascular y pulmonar
La pleuritis (inflamación de la pleura) y la pericarditis (inflamación del pericardio) son manifestaciones posibles. Los pacientes con lupus tienen además mayor riesgo cardiovascular, en parte por la inflamación crónica y en parte por los efectos del tratamiento.
Afectación neurológica
El lupus neuropsiquiátrico puede provocar cefaleas, convulsiones, psicosis, accidentes cerebrovasculares y alteraciones cognitivas. Es una de las manifestaciones más difíciles de manejar.
Diagnóstico del lupus eritematoso sistémico
No existe una única prueba que confirme el lupus. El diagnóstico se basa en la combinación de criterios clínicos y de laboratorio. El reumatólogo evalúa la presencia de síntomas, el historial médico y una serie de análisis que incluyen:
- ANA (anticuerpos antinucleares): son positivos en más del 95% de los pacientes con lupus, aunque también pueden serlo en personas sanas o con otras enfermedades.
- Anti-ADN bicatenario: mucho más específico del lupus. Sus niveles suelen correlacionarse con la actividad de la enfermedad.
- Anti-Sm: muy específico del lupus, aunque menos sensible.
- Complemento (C3 y C4): suelen estar bajos durante los brotes activos.
- Hemograma, función renal, orina: para valorar el grado de afectación sistémica.
Los criterios de clasificación del lupus más utilizados son los del American College of Rheumatology (ACR) de 1997 y los criterios EULAR/ACR de 2019, que otorgan puntuaciones a distintos hallazgos clínicos y de laboratorio. Para el diagnóstico definitivo se requiere una puntuación suficiente y la positividad de ANA.
El diagnóstico diferencial es amplio. Enfermedades como la poliartritis, el síndrome de Sjögren, la enfermedad mixta del tejido conectivo o las infecciones víricas pueden simular un cuadro de lupus en sus fases iniciales.
Tratamiento del lupus con afectación articular
No existe cura para el lupus, pero sí tratamientos que permiten controlar la enfermedad, reducir los brotes y proteger los órganos. El tratamiento se adapta a cada paciente según la gravedad y los órganos afectados.
Antiinflamatorios y analgésicos
Para el control del dolor articular leve o moderado, los antiinflamatorios no esteroideos (AINE) como el ibuprofeno o el naproxeno son una opción de primera línea. Alivian el dolor y reducen la inflamación sin modificar el curso de la enfermedad. No son adecuados para todos los pacientes, especialmente los que tienen afectación renal o cardiovascular.
Antipalúdicos
La hidroxicloroquina es uno de los pilares del tratamiento del lupus. Reduce la frecuencia y la intensidad de los brotes, tiene efecto antiinflamatorio sobre las articulaciones y la piel, y ha demostrado mejorar la supervivencia a largo plazo. Se tolera bien en la mayoría de los casos, aunque requiere revisiones oftalmológicas periódicas por el riesgo de depósito en la retina con el uso prolongado.
Corticosteroides
Los corticoides —como la prednisona— se emplean para controlar los brotes activos. Son muy eficaces a corto plazo, pero su uso prolongado conlleva efectos secundarios importantes: aumento de peso, osteoporosis, hipertensión, mayor riesgo de infecciones y necrosis avascular. El objetivo es siempre reducir la dosis al mínimo posible.
Inmunosupresores
Cuando la enfermedad es más grave o no responde a otros tratamientos, se recurre a inmunosupresores como el metotrexato, la azatioprina, el micofenolato o la ciclofosfamida. Cada uno tiene un perfil distinto de indicaciones y efectos adversos. El metotrexato es especialmente útil para la artritis lúpica resistente.
Biológicos
El belimumab fue el primer biológico aprobado específicamente para el lupus. Actúa inhibiendo una proteína implicada en la supervivencia de los linfocitos B autorreactivos. Está indicado en pacientes con actividad persistente a pesar del tratamiento convencional. Recientemente se han incorporado otros biológicos como el voclosporin y el anifrolumab para casos específicos.
Medidas naturales y de apoyo
Además del tratamiento farmacológico, algunos hábitos pueden ayudar a mejorar el manejo de la enfermedad:
- Protección solar estricta: evitar la exposición directa al sol, usar protector solar de factor 50+ y ropa protectora.
- Actividad física adaptada: ejercicio suave como natación o yoga para mantener la movilidad articular sin sobrecargar las articulaciones.
- Dieta antiinflamatoria: rica en omega-3 (pescado azul, nueces), verduras y frutas, y baja en alimentos ultraprocesados.
- Gestión del estrés: la tensión emocional puede desencadenar brotes, por lo que técnicas como la meditación o el apoyo psicológico son recomendables.
- Control periódico: seguimiento regular con el reumatólogo para ajustar el tratamiento y detectar precozmente nuevas complicaciones.
Pronóstico y evolución del lupus
El pronóstico del lupus ha mejorado notablemente en las últimas décadas gracias a los avances terapéuticos y al diagnóstico más temprano. La gran mayoría de los pacientes pueden llevar una vida normal o casi normal si la enfermedad se controla bien.
Los factores que empeoran el pronóstico incluyen la afectación renal grave, la enfermedad neuropsiquiátrica, el inicio en edad temprana y la escasa adherencia al tratamiento. La mortalidad precoz se asocia sobre todo a la propia actividad de la enfermedad, mientras que en etapas más tardías predomina la morbimortalidad cardiovascular.
La monitorización continua es fundamental. Los controles analíticos regulares permiten detectar los brotes antes de que se instalen completamente y ajustar el tratamiento a tiempo.
Consejos para vivir con lupus articular
Convivir con una enfermedad crónica como el lupus requiere adaptaciones en el día a día. Estas recomendaciones no sustituyen al tratamiento médico, pero pueden ayudar a mejorar el bienestar general:
- Llevar un diario de síntomas: anotar cuándo aparecen los dolores, qué los desencadena y cómo evolucionan ayuda al médico a ajustar el tratamiento.
- Planificar las actividades: alternar periodos de actividad con descanso para no agotar las articulaciones en los días malos.
- Apoyarse en la red social: el apoyo familiar y de grupos de pacientes reduce el impacto emocional de la enfermedad.
- No interrumpir el tratamiento por cuenta propia: aunque uno se sienta bien, dejar la medicación sin supervisión médica es una de las causas más frecuentes de brote severo.
- Informarse bien: entender la propia enfermedad ayuda a tomar mejores decisiones y a comunicarse de forma más efectiva con el equipo médico.
El lupus eritematoso sistémico con afectación articular es una realidad difícil, pero con el tratamiento adecuado y un seguimiento constante, la mayoría de los pacientes consiguen mantener una calidad de vida satisfactoria. El reumatólogo es el especialista de referencia y la pieza clave en el manejo de esta enfermedad.