Fibromialgia: qué es, síntomas y cómo tratar el dolor crónico
La fibromialgia es una de las condiciones más incomprendidas dentro de la medicina moderna. Millones de personas en todo el mundo viven con un dolor difuso que no tiene una causa orgánica visible, que va y viene sin previo aviso, y que afecta no solo al cuerpo sino también a la mente. Durante años fue considerada un diagnóstico de exclusión, casi un cajón de sastre para pacientes con síntomas inexplicables. Hoy sabemos mucho más, aunque todavía queda camino por recorrer.
En este artículo explicamos qué es exactamente la fibromialgia, cuáles son sus síntomas más frecuentes, cómo se diagnostica y qué opciones de tratamiento existen para mejorar la calidad de vida de quienes la padecen.
¿Qué es la fibromialgia?
La fibromialgia es un trastorno crónico caracterizado por dolor musculoesquelético generalizado, fatiga intensa y una mayor sensibilidad al dolor en múltiples puntos del cuerpo. No provoca daño visible en los tejidos, no aparece en análisis de sangre convencionales y no tiene marcadores biológicos que la identifiquen de forma directa. Por eso, durante décadas, muchos pacientes tardaron años en recibir un diagnóstico correcto.
Desde el punto de vista neurológico, se considera que la fibromialgia implica una alteración en la forma en que el sistema nervioso central procesa las señales de dolor. El cerebro y la médula espinal amplifican las señales dolorosas de manera anómala, un fenómeno conocido como sensibilización central. Esto explica por qué estímulos que normalmente no causarían dolor, como una leve presión sobre un músculo, resultan intensamente dolorosos para quienes la padecen.
Afecta principalmente a mujeres —la proporción es de aproximadamente 7 a 1 respecto a los hombres—, aunque puede presentarse en cualquier sexo y a cualquier edad. El rango de mayor prevalencia se sitúa entre los 30 y los 60 años.
Causas y factores de riesgo
Hasta la fecha no existe una causa única identificada. Lo más aceptado es que se trata de una condición multifactorial, en la que confluyen elementos genéticos, ambientales y psicológicos. Algunas de las teorías e hipótesis más respaldadas incluyen:
Predisposición genética
Los estudios familiares sugieren que existe un componente hereditario. Tener un familiar directo con fibromialgia aumenta el riesgo de desarrollarla. Se han identificado variantes en genes relacionados con la regulación de neurotransmisores como la serotonina y la dopamina, aunque no se ha hallado un gen específico responsable.
Eventos desencadenantes
En muchos casos, el inicio de la fibromialgia se relaciona con un evento concreto: un accidente de tráfico, una cirugía, una infección grave, un período de estrés extremo o incluso un trauma emocional. Esto no significa que ese evento «cause» la enfermedad, sino que parece actuar como disparador en personas con una predisposición previa.
Trastornos del sueño
Existe una relación bidireccional entre la fibromialgia y el sueño de mala calidad. Las personas con esta condición suelen tener un sueño no reparador: se despiertan agotadas aunque hayan dormido ocho horas. Algunos investigadores plantean que las alteraciones en las fases profundas del sueño podrían contribuir directamente al desarrollo de la hipersensibilidad al dolor.
Sexo y cambios hormonales
La mayor prevalencia en mujeres apunta a un papel relevante de las hormonas sexuales en la modulación del dolor. Los estrógenos influyen en la sensibilidad al dolor y en la respuesta inflamatoria, lo que podría explicar en parte esta diferencia.
Trastornos musculoesqueléticos previos
Padecer condiciones como la artritis reumatoide o la espondilitis anquilosante aumenta la probabilidad de desarrollar fibromialgia. Se estima que entre el 20 y el 30 % de los pacientes con artritis reumatoide también presentan fibromialgia.
Síntomas de la fibromialgia
El cuadro clínico de la fibromialgia es amplio y variable. No todos los pacientes presentan los mismos síntomas con la misma intensidad, y estos pueden fluctuar a lo largo del tiempo en función del nivel de estrés, el sueño o la actividad física.
Dolor generalizado
Es el síntoma cardinal. Se describe como un dolor sordo, persistente y difuso que afecta a ambos lados del cuerpo, tanto por encima como por debajo de la cintura. El paciente siente que «le duele todo». Este dolor puede variar en intensidad, pero rara vez desaparece por completo.
A diferencia de otras condiciones como la artralgia, en la fibromialgia el dolor no se concentra en las articulaciones sino principalmente en los músculos, tendones y tejidos blandos.
Fatiga crónica
Muchos pacientes describen una fatiga aplastante que no se alivia con el descanso. Esta fatiga puede ser tan incapacitante como el propio dolor y afecta directamente a la capacidad de realizar tareas cotidianas. Levantarse de la cama, preparar el desayuno o mantener una conversación pueden requerir un esfuerzo desproporcionado.
Sueño no reparador
Aunque el paciente duerma las horas recomendadas, el sueño no es restaurador. Se han observado alteraciones en las fases profundas del sueño (ondas delta), que son precisamente las más importantes para la recuperación física y mental. Los pacientes se levantan con una sensación de haber dormido mal aunque no hayan tenido insomnio aparente.
Niebla mental o «fibro-niebla»
Uno de los síntomas que más impacto tiene sobre la vida laboral y social es la llamada niebla mental o cognitive fog. Se manifiesta como dificultad para concentrarse, problemas de memoria a corto plazo, confusión mental y lentitud de pensamiento. Muchos pacientes lo describen como «pensar entre algodones».
Otros síntomas frecuentes
La fibromialgia puede asociarse con una amplia variedad de síntomas secundarios:
- Dolores de cabeza frecuentes o migrañas
- Síndrome de colon irritable o problemas gastrointestinales
- Sensibilidad a la luz, el ruido o los olores
- Ansiedad y depresión
- Hormigueo o entumecimiento en manos y pies
- Síndrome de piernas inquietas
- Dolor en las articulaciones de las manos y rigidez matutina
- Dificultad para tolerar el frío o el calor
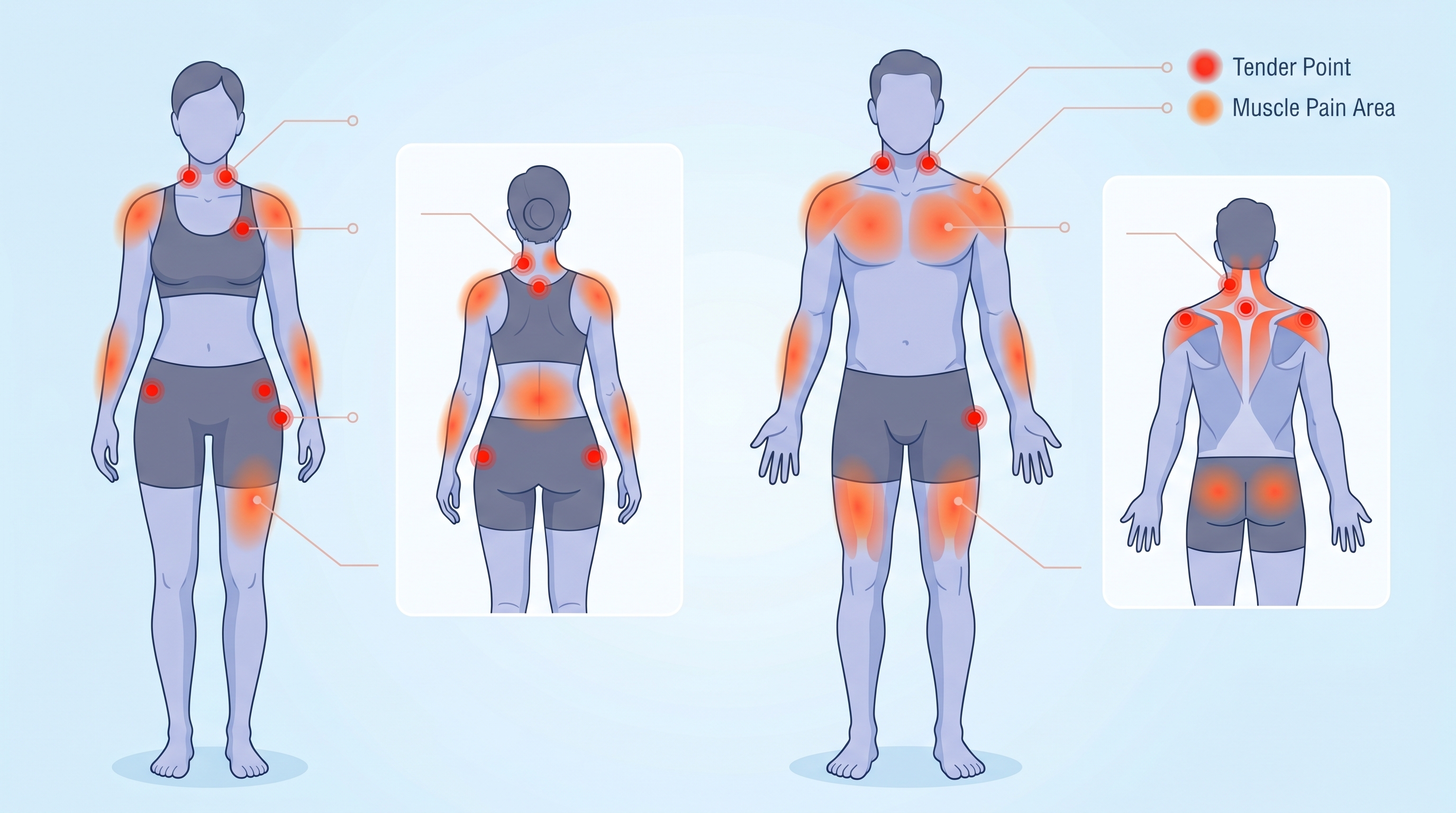
El diagnóstico: los 18 puntos sensibles y los criterios actuales
El diagnóstico de la fibromialgia ha evolucionado considerablemente. Durante décadas, el criterio principal era la presencia de dolor a la presión en al menos 11 de 18 puntos anatómicos específicos, los llamados puntos gatillo o tender points. Este criterio fue establecido por el American College of Rheumatology en 1990.
Los 18 puntos sensibles
Los 18 puntos (9 pares bilaterales) se distribuyen por todo el cuerpo y se exploran aplicando una presión de aproximadamente 4 kg/cm². Los puntos incluyen:
- Zona occipital (base del cráneo)
- Cervical inferior (parte baja del cuello)
- Trapecio (punto medio del músculo)
- Supraespinoso (por encima del omóplato)
- Segunda costilla (unión costocondral)
- Epicóndilo lateral (codo)
- Glúteo (cuadrante superolateral)
- Trocánter mayor (parte exterior de la cadera)
- Rodilla (almohadilla adiposa interna)
Criterios actuales (ACR 2010/2016)
En 2010 el American College of Rheumatology revisó los criterios diagnósticos para incorporar dos escalas más comprensivas:
- Índice de Dolor Generalizado (WPI): mide el número de áreas corporales con dolor en la última semana (puntuación 0-19).
- Escala de Severidad de Síntomas (SSS): evalúa la fatiga, el sueño no reparador y los síntomas cognitivos, más una lista de síntomas somáticos.
El diagnóstico se confirma cuando el WPI es ≥7 y el SSS ≥5, o cuando el WPI es 4-6 y el SSS ≥9, siempre que los síntomas hayan estado presentes durante al menos tres meses y no haya otra condición que los explique mejor.
No existen pruebas de laboratorio ni de imagen que confirmen la fibromialgia por sí solas. Sin embargo, se realizan análisis de sangre, radiografías y otras pruebas para descartar enfermedades con síntomas similares como el reuma, el hipotiroidismo o la artritis psoriásica.
Tratamiento de la fibromialgia
No existe cura definitiva para la fibromialgia. El objetivo del tratamiento es aliviar el dolor, mejorar la función y la calidad de vida, y abordar los síntomas asociados. El enfoque más efectivo es multimodal: combina medicación, terapia psicológica, ejercicio y cambios en el estilo de vida.
Tratamiento farmacológico
Antidepresivos
Algunos antidepresivos tienen eficacia probada en fibromialgia, incluso en pacientes que no presentan depresión. La duloxetina y el milnaciprán (inhibidores de la recaptación de serotonina y noradrenalina, IRSN) están aprobados específicamente para esta indicación en muchos países. La amitriptilina en dosis bajas también se usa con frecuencia para mejorar el sueño y reducir el dolor.
Anticonvulsivantes
La pregabalina y la gabapentina actúan sobre los canales de calcio del sistema nervioso central y reducen la transmisión de señales de dolor. La pregabalina fue el primer fármaco aprobado específicamente para fibromialgia por la FDA (en 2007).
Analgésicos
El paracetamol puede proporcionar alivio leve. Los antiinflamatorios no esteroideos (AINEs) tienen eficacia limitada en fibromialgia, ya que el problema no es inflamatorio. Los opioides fuertes generalmente no están recomendados porque pueden empeorar la sensibilización central a largo plazo.
Terapia cognitivo-conductual (TCC)
La TCC es probablemente la intervención no farmacológica con mayor respaldo científico para la fibromialgia. Ayuda a los pacientes a identificar y modificar patrones de pensamiento y comportamiento que amplifican el dolor, a desarrollar estrategias de afrontamiento más adaptativas y a manejar el estrés. También es eficaz para la ansiedad y la depresión frecuentemente asociadas.
El objetivo no es convencer al paciente de que «el dolor está en la cabeza», sino enseñarle herramientas concretas para vivir mejor con una condición crónica real.
Ejercicio físico
El ejercicio aeróbico moderado y regular es una de las intervenciones más respaldadas por la evidencia. Aunque pueda parecer contraintuitivo empezar a moverse cuando se tiene dolor, la inactividad empeora la hipersensibilidad y la fatiga. Las actividades recomendadas incluyen:
- Caminar a paso ligero 20-30 minutos, 3-5 días a la semana
- Natación o aquagym (el medio acuático reduce el impacto articular)
- Yoga o tai chi, que combinan movimiento suave con técnicas de relajación
- Entrenamiento de fuerza de baja intensidad
La clave es empezar de forma progresiva y evitar los picos de actividad que generan ciclos de sobreactividad y recaída.
Higiene del sueño
Dado el papel central que juega el sueño de mala calidad en la fibromialgia, mejorar los hábitos de sueño es una prioridad terapéutica. Algunas estrategias útiles:
- Mantener horarios regulares de acostarse y levantarse
- Evitar pantallas al menos una hora antes de dormir
- Controlar la temperatura del dormitorio (fresco, entre 18-20 °C)
- Limitar la cafeína a partir del mediodía
- Técnicas de relajación antes de acostarse (respiración diafragmática, meditación)
Otras intervenciones
Diversas terapias complementarias pueden tener un papel de apoyo en el manejo de la fibromialgia:
- Fisioterapia: técnicas de movilización, masoterapia y termoterapia pueden aliviar puntos de tensión.
- Acupuntura: algunos estudios muestran beneficios a corto plazo para el dolor y la calidad del sueño, aunque la evidencia no es concluyente.
- Mindfulness y técnicas de reducción del estrés: programas basados en mindfulness (MBSR) han mostrado mejoras en el dolor percibido y la calidad de vida.
Vivir con fibromialgia
El diagnóstico de fibromialgia supone un antes y un después para muchas personas. Por un lado, pone nombre a años de síntomas incomprendidos; por otro, implica aceptar que se trata de una condición crónica que requiere adaptaciones en el estilo de vida.
Una de las claves del manejo a largo plazo es aprender a gestionar la energía disponible. Muchos pacientes se benefician de la técnica del «pacing»: distribuir las actividades a lo largo del día de forma equilibrada, alternando períodos de actividad con descanso y evitando tanto la sobreactividad como la inactividad.
El apoyo social y familiar también juega un papel importante. La fibromialgia puede ser invisible para los demás —el paciente puede tener buen aspecto mientras sufre un dolor real e incapacitante—, lo que a veces genera incomprensión. Compartir información sobre la enfermedad con el entorno cercano y, cuando sea posible, participar en grupos de apoyo puede marcar una diferencia significativa.
Condiciones como el dolor de articulaciones con cansancio pueden coexistir con la fibromialgia y complicar el cuadro clínico. Por eso es fundamental contar con un equipo médico que vea al paciente de forma integral y no trate cada síntoma de forma aislada.
¿Cuándo consultar a un médico?
Si llevas semanas o meses con dolor difuso que afecta a varias zonas del cuerpo, fatiga que no mejora con el descanso, dificultades para dormir o problemas de concentración, es el momento de consultar a tu médico de cabecera. El diagnóstico precoz y el inicio temprano de un tratamiento adecuado pueden frenar la progresión de los síntomas y mejorar significativamente la calidad de vida.
El reumatólogo es habitualmente el especialista de referencia, aunque el manejo de la fibromialgia suele implicar a varios profesionales: médico de familia, psicólogo, fisioterapeuta y, en algunos casos, especialista en medicina del dolor.
Preguntas frecuentes sobre fibromialgia
¿La fibromialgia es una enfermedad autoinmune?
No. La fibromialgia no implica inflamación ni daño al sistema inmunitario. Es un trastorno de procesamiento del dolor en el sistema nervioso central, lo que la distingue claramente de las enfermedades autoinmunes como la artritis reumatoide o el lupus.
¿Puede desaparecer la fibromialgia sola?
En algunos casos, los síntomas mejoran sustancialmente con el tiempo, especialmente cuando se identifican y eliminan los factores desencadenantes. Sin embargo, la mayoría de los pacientes conviven con la enfermedad de forma crónica, aunque con períodos de mayor o menor intensidad.
¿La fibromialgia causa daño permanente en los músculos o articulaciones?
No. A diferencia de otras condiciones reumatológicas, la fibromialgia no deteriora los tejidos, las articulaciones ni los músculos. El daño que puede producirse es sobre la calidad de vida, la función y el bienestar mental, no sobre la estructura física del cuerpo.
¿Está relacionada la fibromialgia con la ansiedad o la depresión?
Existe una alta comorbilidad entre fibromialgia, ansiedad y depresión. Se estima que entre el 30 y el 50 % de los pacientes presentan algún trastorno del estado de ánimo. Sin embargo, no está claro si la ansiedad y la depresión preceden a la fibromialgia o son consecuencia del impacto que esta tiene sobre la vida del paciente. En cualquier caso, tratar estos trastornos mejora también el control del dolor.
Conclusión
La fibromialgia es una condición real, crónica y compleja. No es invención del paciente, no es únicamente psicológica y no tiene por qué significar una vida limitada de forma permanente. Con el diagnóstico correcto, un tratamiento adaptado y cambios sostenidos en el estilo de vida, muchas personas logran reducir significativamente sus síntomas y recuperar una buena parte de su calidad de vida.
Si sospechas que puedes tener fibromialgia o ya has recibido el diagnóstico, la clave está en no resignarse, buscar un equipo médico comprometido y actuar de forma activa sobre todos los factores que influyen en tu bienestar: el ejercicio, el sueño, el estrés y el apoyo emocional.