Artritis juvenil idiopatica: sintomas, diagnostico y tratamiento
Artritis juvenil idiopática: síntomas, diagnóstico y tratamiento
- La artritis juvenil idiopática (AJI) es la enfermedad reumática más frecuente en menores de 16 años.
- Hay 7 subtipos reconocidos por la ILAR, y cada uno se comporta de forma distinta.
- Cuanto antes se diagnostica y trata, menos daño articular permanente queda.
- Con un manejo adecuado, la mayoría de los niños llevan una vida completamente normal.
Que le digan a un padre que su hijo tiene artritis es un golpe desconcertante. La palabra arrastra una imagen muy concreta: manos deformadas, personas mayores que no pueden abrir un tarro. Cuesta cuadrarla con el niño que hace tres meses no paraba quieto en el parque. Y sin embargo, la artritis juvenil idiopática afecta a entre 1 y 2 de cada 1.000 menores de 16 años en el mundo. En España, se calcula que más de 10.000 niños y adolescentes viven con este diagnóstico.
Esta guía está pensada para padres y cuidadores que acaban de recibir esa noticia, o que llevan tiempo sospechando que algo no va bien. Explica qué es exactamente la AJI, cómo reconocerla, qué pruebas se hacen y qué tratamientos existen hoy. La información está actualizada según las guías de la Sociedad Española de Reumatología Pediátrica (SERPE) y la Liga Europea contra el Reumatismo (EULAR).
¿Qué es la artritis juvenil idiopática?
La artritis juvenil idiopática es un término paraguas. Agrupa varias enfermedades inflamatorias crónicas de las articulaciones que empiezan antes de los 16 años y duran al menos 6 semanas, sin que se pueda señalar una causa externa concreta. La palabra idiopática significa exactamente eso: de origen desconocido. No es una respuesta satisfactoria, pero es la honesta.
En el fondo, la AJI es una enfermedad autoinmune. El sistema inmunitario, que debería atacar virus y bacterias, se confunde y agrede la membrana sinovial, el tejido que recubre las articulaciones por dentro. Esa agresión sostenida genera inflamación crónica que, sin tratamiento, puede destruir el cartílago y el hueso de forma irreversible.
¿Por qué ocurre?
No hay una causa única identificada. Lo que más consenso genera en la comunidad médica es una combinación de tres factores:
- Predisposición genética: Ciertos genes del sistema HLA (antígeno leucocitario humano) aumentan el riesgo. El alelo HLA-B27, por ejemplo, aparece con frecuencia en el subtipo relacionado con entesitis.
- Desencadenantes ambientales: Infecciones virales o bacterianas, exposiciones ambientales o incluso episodios de estrés pueden actuar como detonantes en quienes ya tienen esa predisposición.
- Desregulación inmunitaria: Se detecta un exceso de citocinas proinflamatorias como el TNF-α, la IL-6 y la IL-1, que amplifican la respuesta inflamatoria mucho más allá de lo razonable.
La AJI no se contagia. No tiene nada que ver con la alimentación ni con ningún hábito. No es culpa de los padres ni del niño. Es una enfermedad que ocurre, y lo que toca es manejarla con información y buen apoyo médico.
Los 7 subtipos de artritis juvenil idiopática
La clasificación que usan los médicos hoy fue establecida por la Liga Internacional de Asociaciones de Reumatología (ILAR) en 2004. Reconoce siete categorías. Cada una tiene su propio perfil: cuántas articulaciones afecta, qué anticuerpos aparecen, a qué edad y sexo suele presentarse, y qué pronóstico tiene.
1. AJI sistémica
Conocida también como enfermedad de Still en su variante pediátrica. Representa entre el 10 y el 15 % de todos los casos. Lo que la distingue es la fiebre en picos diarios, de al menos dos semanas de duración, que viene acompañada de artritis en una o más articulaciones y alguno de estos signos: erupción cutánea evanescente, ganglios inflamados, hígado o bazo agrandado, o serositis. Es el subtipo con mayor riesgo de provocar el síndrome de activación macrofágica (SAM), una complicación grave que requiere atención urgente.
2. AJI oligoarticular
El más frecuente: entre el 50 y el 60 % de los niños con AJI en Europa occidental. Afecta como máximo a 4 articulaciones en los primeros 6 meses. Aparece sobre todo en niñas menores de 6 años, y es habitual que el anticuerpo antinuclear (ANA) salga positivo. La complicación que más hay que vigilar es la uveítis anterior crónica, una inflamación ocular silenciosa que puede dañar la visión si no se detecta.
3. AJI poliarticular con factor reumatoide negativo
Cinco o más articulaciones afectadas en los primeros 6 meses, con factor reumatoide (FR) negativo. Supone el 20-25 % de los casos. Puede atacar tanto articulaciones grandes como rodillas o caderas, como pequeñas como dedos y muñecas. Predomina en niñas de 2 a 10 años.
4. AJI poliarticular con factor reumatoide positivo
Solo el 5 % de los casos, pero probablemente el subtipo más serio. Es el que más se parece a la artritis reumatoide del adulto. Afecta principalmente a adolescentes, con FR positivo en dos analíticas separadas por al menos 3 meses. Tiene la peor tendencia erosiva de todos los subtipos, especialmente en las articulaciones pequeñas de manos y pies —puedes leer más sobre eso en nuestro artículo sobre artritis en las manos.
5. Artritis relacionada con entesitis
La entesitis es la inflamación donde tendones y ligamentos se insertan en el hueso. Este subtipo aparece sobre todo en niños varones mayores de 8 años, muchos de ellos portadores del HLA-B27. Puede evolucionar hacia una espondilitis anquilosante juvenil con afectación de columna vertebral.
6. Artritis psoriásica juvenil
Combina artritis con psoriasis cutánea, o en su defecto con al menos dos de estos signos: dactilitis, alteraciones ungueales típicas de psoriasis, o antecedentes familiares de psoriasis en primer grado.
7. Artritis indiferenciada
Para los casos que no cumplen criterios de ningún subtipo anterior, o que encajan en más de uno a la vez.
Síntomas: cómo reconocer la artritis juvenil idiopática
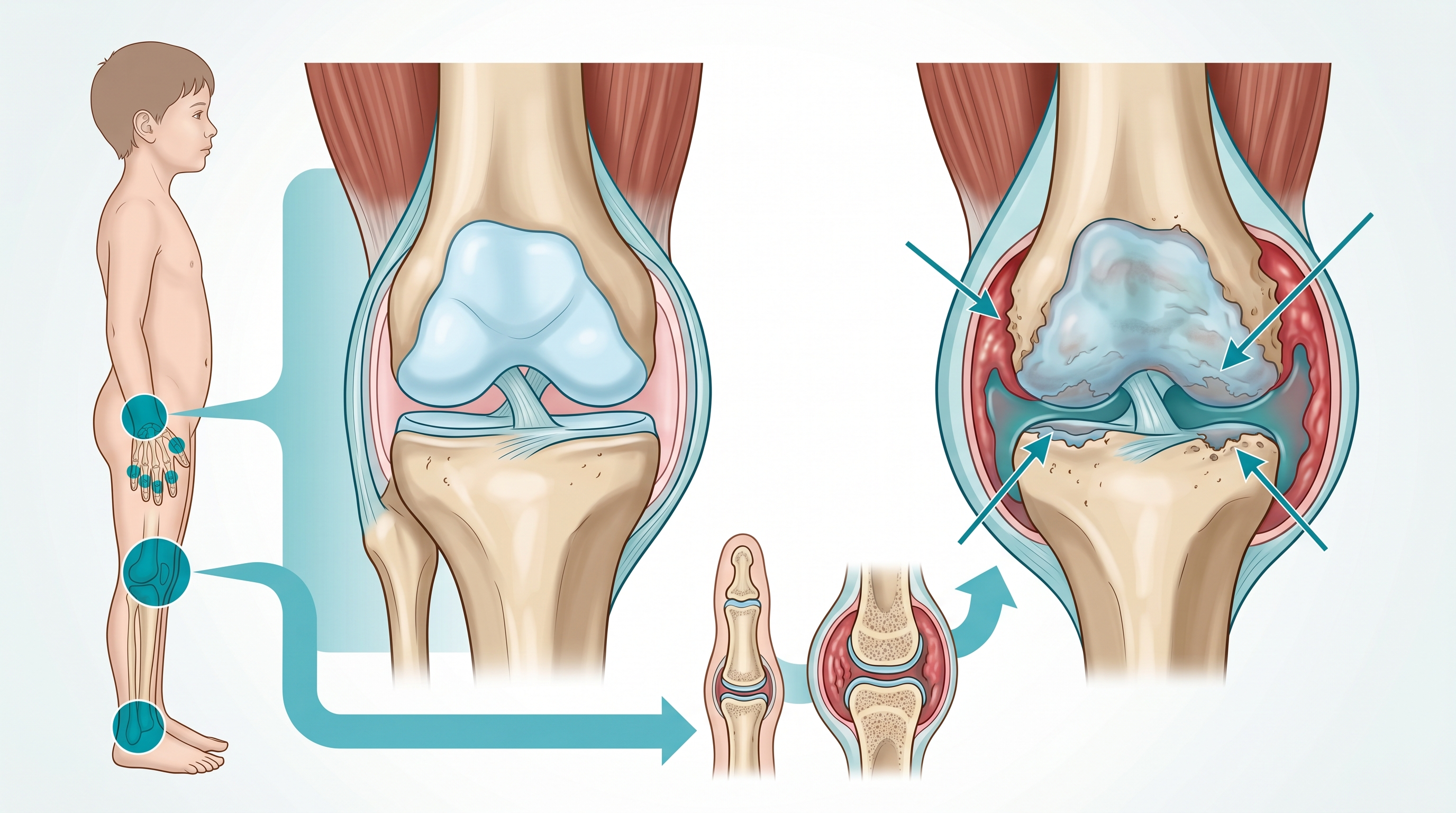
El gran problema con la AJI es que sus primeras señales pasan fácil por otra cosa. Los niños pequeños no tienen vocabulario para describir el dolor articular; en su lugar, dejan de usar un brazo, empiezan a cojear sin causa aparente, o rechazan actividades que antes les encantaban.
Rigidez matutina
Es uno de los síntomas más típicos y también de los más ignorados. El niño se despierta con las articulaciones entumecidas, rígidas y dolorosas, sobre todo tras una noche quieto. Esa rigidez va cediendo a lo largo de la mañana con el movimiento, pero en fases activas puede durar desde media hora hasta varias horas.
Articulaciones inflamadas y dolorosas
La inflamación de la membrana sinovial provoca hinchazón visible, calor local y pérdida de movilidad. En las formas oligoarticulares, las rodillas, tobillos, muñecas y codos son las zonas más frecuentes. El dolor articular puede ir desde una molestia que apenas interfiere hasta algo que impide caminar o coger un vaso.
Fiebre y erupción cutánea (forma sistémica)
En la AJI sistémica, la fiebre es la protagonista. Los picos son muy característicos: el niño puede subir a 39-40 ºC durante una o dos horas, generalmente al atardecer, y luego bajar a temperatura normal. Cuando sube la fiebre aparece una erupción salmón o rosada, macular y migratoria. Cuando baja la fiebre, la erupción desaparece sin dejar rastro.
Uveítis: el peligro que no se ve
La uveítis anterior es la inflamación de la parte delantera del ojo, y es insidiosa precisamente porque en muchos niños no da ningún síntoma visible. Sin revisiones periódicas, puede evolucionar provocando cataratas, glaucoma y pérdida de visión. Por eso todos los niños con AJI deben tener controles oftalmológicos regulares.
- Cojera o dificultad para andar de más de 2 semanas de duración
- Articulación visiblemente hinchada, caliente o con limitación de movimiento
- Rigidez marcada por las mañanas en articulaciones
- Fiebre sin foco infeccioso claro que se repite durante más de 2 semanas
- Ojo rojo persistente, sensibilidad a la luz o visión borrosa
- Dedo engrosado en forma de salchicha (dactilitis)
Cómo se diagnostica la artritis juvenil idiopática
No hay una prueba única que confirme la AJI. El diagnóstico es clínico ante todo: se basa en lo que cuenta la familia, en cómo evolucionan los síntomas, y en lo que el médico observa y palpa. El especialista de referencia es el reumatólogo pediátrico.
Análisis de sangre
- VSG y PCR: Marcadores generales de inflamación, elevados en la mayoría de subtipos activos.
- ANA (anticuerpos antinucleares): Positivos en muchos casos oligoarticulares. Su positividad multiplica el riesgo de uveítis.
- Factor reumatoide (FR): Negativo en la mayoría de subtipos; positivo en dos determinaciones define el subtipo poliarticular FR+.
- Anti-CCP: Clave en el subtipo poliarticular FR+; su positividad indica mayor riesgo de erosiones articulares.
- HLA-B27: Antígeno asociado a la artritis por entesitis.
- Ferritina sérica: Muy elevada en la AJI sistémica. Por encima de 10.000 ng/ml hay que pensar en síndrome de activación macrofágica.
Técnicas de imagen
- Ecografía articular: Primera opción en la práctica diaria. Sin radiación, detecta líquido sinovial y engrosamiento de la membrana.
- Resonancia magnética nuclear (RMN): Referencia para detectar sacroileítis en la artritis por entesitis.
- Radiografía convencional: Útil para valorar daño estructural en fases más avanzadas.
Opciones de tratamiento de la AJI
El objetivo es conseguir y mantener la remisión clínica: ausencia de inflamación activa, para que el niño pueda crecer, estudiar, moverse y relacionarse con normalidad.
Antiinflamatorios no esteroideos (AINEs)
El primer escalón en la mayoría de subtipos. Naproxeno e ibuprofeno son los más usados en pediatría. Reducen el dolor y la inflamación, aunque no frenan el daño articular a largo plazo.
Corticosteroides
Útiles para controlar brotes severos, sobre todo en la AJI sistémica. Las infiltraciones intrarticulares con triamcinolona hexacetónido funcionan especialmente bien en la oligoarticular. El uso crónico por vía oral se evita en lo posible por sus efectos secundarios.
Fármacos modificadores de la enfermedad (FAME)
Cuando los AINEs no son suficientes, entra el metotrexato. Es el FAME de elección en formas poliarticulares. Se toma una vez a la semana y tarda entre 3 y 6 meses en mostrar su efecto completo. Se combina con ácido fólico para reducir efectos secundarios.
Terapias biológicas
Los biológicos han cambiado la historia de la AJI. Actúan bloqueando las citocinas que alimentan la inflamación:
- Inhibidores del TNF-α: Etanercept y adalimumab son los más usados en pediatría.
- Inhibidores de IL-6: Tocilizumab aprobado para AJI sistémica y poliarticular.
- Inhibidores de IL-1: Anakinra y canakinumab, muy eficaces en la AJI sistémica.
- Inhibidores de IL-17: Secukinumab gana terreno en la artritis por entesitis.
Fisioterapia y ergoterapia
Los fármacos solos no bastan. La fisioterapia mantiene el rango de movimiento y fortalece la musculatura. Los ejercicios adaptados a la artritis son seguros y necesarios: el reposo prolongado empeora la rigidez.
La alimentación también influye. Una dieta antiinflamatoria con pescado azul, frutas, verduras y aceite de oliva virgen extra ayuda a modular la respuesta inflamatoria.
Pronóstico y evolución
Entre el 50 y el 70 % de los niños con AJI oligoarticular logran remisión completa en la adolescencia. Las formas poliarticulares FR positivo tienen más tendencia a persistir en la edad adulta. Con un tratamiento adecuado, la mayoría de los pacientes estudia, trabaja y forma una familia sin que la enfermedad lo impida.
Preguntas frecuentes
¿La AJI es hereditaria?
No sigue un patrón de herencia simple, pero hay predisposición genética. En términos absolutos, el riesgo para hermanos sigue siendo inferior al 5 %.
¿Se puede confundir con el dolor de crecimiento?
Sí, y ocurre más de lo que debería. El dolor de crecimiento es bilateral, nocturno y desaparece sin dejar signos objetivos. En la AJI hay hinchazón visible, calor local y limitación del movimiento. Si hay dudas, consulta al pediatra.
¿Qué diferencia hay entre la AJI y la artritis reumatoide del adulto?
Comparten mecanismos, pero son enfermedades distintas. La artritis reumatoide del adulto es casi siempre seropositiva y simétrica. La AJI es un espectro mucho más variado. Además, en la AJI la remisión espontánea es más frecuente.
¿Se puede hacer deporte con AJI?
Sí, y es muy recomendable. Natación y ciclismo son los mejor tolerados. Lo importante es ajustar la intensidad a la fase de la enfermedad.
Conclusión
La artritis juvenil idiopática es una enfermedad crónica y compleja, pero su pronóstico hoy no tiene nada que ver con el de hace veinte años. El diagnóstico precoz, un tratamiento personalizado y el apoyo de la familia son los tres pilares que permiten que la gran mayoría de estos niños lleven una vida normal.
Para más información sobre afecciones articulares relacionadas, consulta nuestros artículos sobre artritis en las manos y sobre el dolor articular y sus causas.