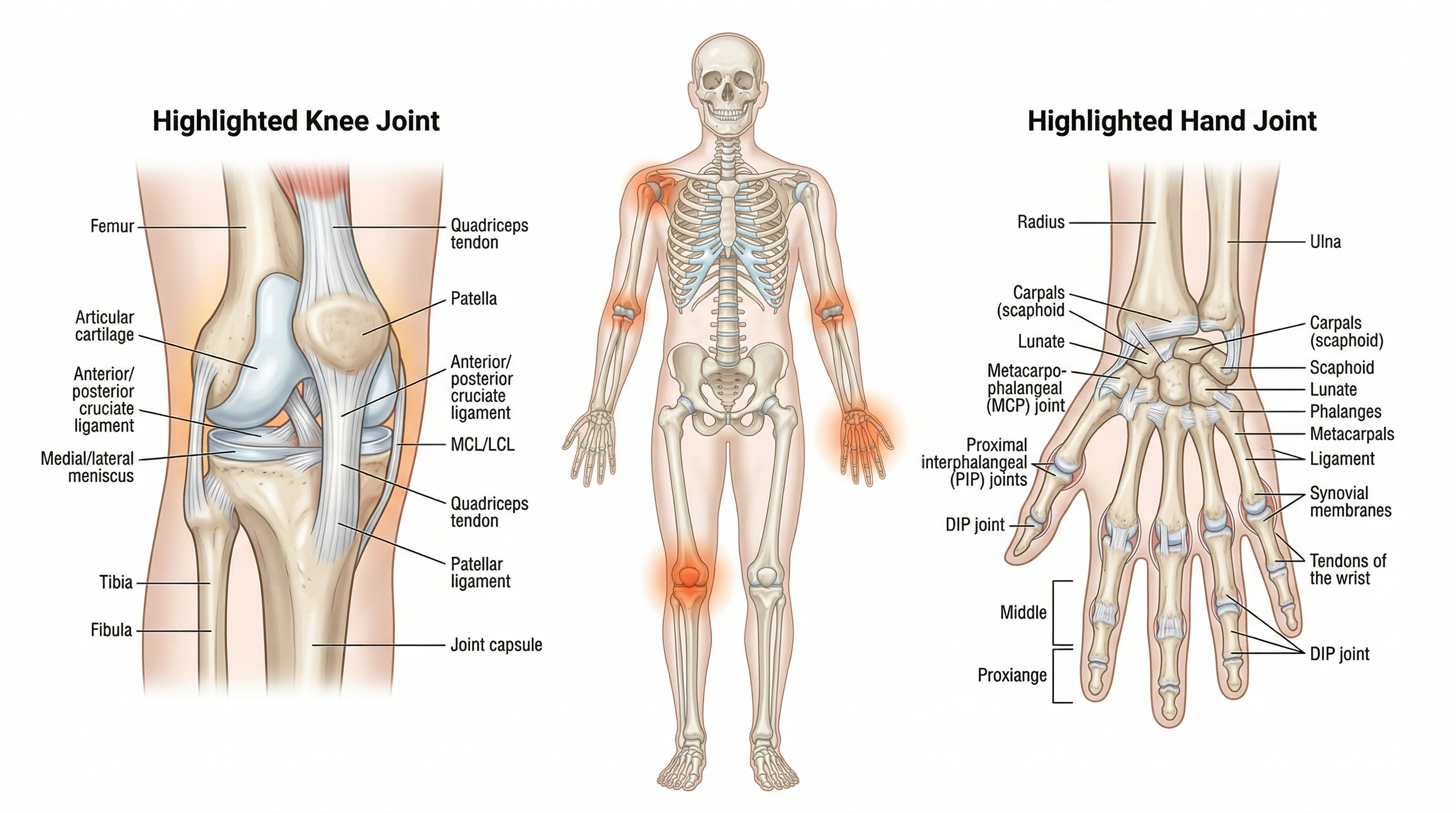
Dolor articular en Latinoamérica: prevalencia y tratamiento accesible
Reumatólogo · Especialista en artritis
El dolor articular en Latinoamérica tiene una particularidad que rara vez se menciona en los artículos médicos escritos desde Europa o Estados Unidos: la brecha entre lo que la ciencia recomienda y lo que la gente puede pagar. Millones de personas en la región viven con dolor de articulaciones en las rodillas, las manos o la espalda sin acceso a un reumatólogo, sin cobertura para medicamentos biológicos y, en muchos casos, sin un diagnóstico claro. Esta es la realidad del dolor articular en América Latina, y merece una conversación honesta.
Las cifras que no solemos ver
Según datos de la Organización Mundial de la Salud, las enfermedades musculoesqueléticas afectan a cerca de 1.710 millones de personas en el mundo. Son la principal causa de discapacidad a nivel global. En las Américas, la prevalencia es particularmente alta: la osteoartritis afecta a alrededor del 10% de los hombres y el 18% de las mujeres mayores de 60 años.
Pero estas cifras globales esconden diferencias enormes entre regiones y entre países. En América Latina, la carga de enfermedad musculoesquelética se ve agravada por factores que van más allá de la biología: sistemas de salud fragmentados, acceso limitado a especialistas, alto costo de los tratamientos avanzados y una cultura médica que a menudo prioriza las enfermedades infecciosas y cardiovasculares sobre las condiciones crónicas del aparato locomotor.
El estudio COPCORD (Community Oriented Program for Control of Rheumatic Diseases), que ha recopilado datos epidemiológicos en comunidades de varios países latinoamericanos, estima que la prevalencia de dolor musculoesquelético en la región oscila entre el 25% y el 47% de la población adulta, dependiendo de la comunidad estudiada. En algunas zonas rurales de México, Guatemala y Perú, casi la mitad de los adultos reportan dolor articular significativo.
La artritis reumatoide, que requiere diagnóstico y tratamiento temprano para prevenir daño articular irreversible, tiene una prevalencia estimada de 0,4% a 1,6% en diferentes poblaciones latinoamericanas. El problema no es solo la frecuencia, sino el retraso diagnóstico: un estudio multicéntrico de la Liga Panamericana de Asociaciones de Reumatología encontró que el tiempo medio entre el inicio de los síntomas y el diagnóstico de artritis reumatoide en la región supera los dos años. En países con menos reumatólogos por habitante, ese retraso puede ser todavía mayor.
Colombia: avances y deudas pendientes
Colombia tiene uno de los sistemas de salud más estructurados de la región, al menos sobre el papel. La Ley 100 de 1993 estableció un sistema de aseguramiento universal que, en teoría, cubre a toda la población. En la práctica, el acceso a reumatología sigue siendo desigual.
El país cuenta con aproximadamente 250 reumatólogos para una población de más de 50 millones de personas. La mayoría están concentrados en Bogotá, Medellín, Cali y Barranquilla. Si vives en un municipio pequeño del Chocó, Putumayo o Guaviare, ver a un reumatólogo puede implicar un viaje de horas y una espera de meses.
Los medicamentos biológicos para la artritis reumatoide están incluidos en el Plan de Beneficios en Salud, pero acceder a ellos a menudo requiere procesos administrativos complejos. Las tutelas — recursos legales que los pacientes interponen para exigir tratamientos — siguen siendo un mecanismo frecuente para obtener medicación que el sistema debería proporcionar sin obstáculos. Según datos del Ministerio de Salud, las enfermedades reumáticas se encuentran entre las causas más frecuentes de tutelas en salud.
Para muchos colombianos con dolor articular que no tienen un diagnóstico de artritis inflamatoria, la realidad es más simple y más dura: el tratamiento se limita a antiinflamatorios que compran en la droguería del barrio, y los suplementos articulares representan un gasto que compite con necesidades más urgentes. Las pastillas para el dolor articular más accesibles son el ibuprofeno y el naproxeno genérico, que alivian los síntomas pero no modifican la enfermedad.
Costa Rica: un modelo con limitaciones
Costa Rica es un caso interesante en la región. La Caja Costarricense de Seguro Social (CCSS) proporciona cobertura de salud a más del 90% de la población, y el país tiene indicadores de salud comparables a los de naciones con ingresos mucho más altos. Pero el sistema no es perfecto, y las enfermedades musculoesqueléticas son un buen ejemplo de sus limitaciones.
La reumatología en Costa Rica enfrenta el mismo problema que en el resto de la región: pocos especialistas para una demanda creciente. El país tiene alrededor de 30 reumatólogos, la mayoría en el Gran Área Metropolitana. Las listas de espera para consulta de reumatología en la CCSS pueden superar los seis meses, un tiempo que en artritis reumatoide puede significar daño articular progresivo.
El acceso a medicamentos biológicos ha mejorado en los últimos años, pero sigue dependiendo de trámites y aprobaciones que no siempre son ágiles. Los biosimilares — versiones más económicas de los biológicos originales — están ganando terreno en el formulario de la CCSS, lo que podría mejorar el acceso y reducir costos.
Donde Costa Rica destaca es en su red de atención primaria. Los EBAIS (Equipos Básicos de Atención Integral en Salud) distribuidos por todo el país pueden identificar pacientes con dolor articular y derivarlos al nivel correspondiente. El problema es que muchos médicos generales no están entrenados para distinguir entre una osteoartritis benigna y una artritis inflamatoria temprana, lo que contribuye al retraso diagnóstico.
México: la escala del desafío
Con más de 130 millones de habitantes, México enfrenta el desafío de la escala. El país tiene varios sistemas de salud paralelos — IMSS para trabajadores formales, ISSSTE para empleados públicos, el sector privado y el recientemente transformado sistema de salud público — lo que genera fragmentación y desigualdades en el acceso.
Los datos del estudio COPCORD en comunidades mexicanas son reveladores. En poblaciones suburbanas y rurales de estados como Nuevo León, Yucatán y Chihuahua, la prevalencia de dolor musculoesquelético oscila entre el 17% y el 26%. La osteoartritis de rodilla y la lumbalgia son las quejas más frecuentes, y muchas personas nunca reciben un diagnóstico formal.
México tiene aproximadamente 700 reumatólogos certificados, lo que suena como un número razonable hasta que lo divides entre 130 millones de personas. La distribución es extremadamente desigual: Ciudad de México, Guadalajara y Monterrey concentran a la mayoría, mientras que estados como Tlaxcala, Colima o Baja California Sur tienen acceso muy limitado a reumatología.
El gasto de bolsillo en salud en México es alto comparado con otros países de la OCDE. Para una persona con dolor articular crónico que trabaja en la economía informal sin cobertura de seguridad social, cada consulta médica y cada caja de pastillas sale directamente del presupuesto familiar. En ese contexto, los suplementos articulares representan un gasto que necesita justificarse con resultados tangibles.
Suplementos articulares disponibles en la región
La disponibilidad de suplementos articulares en Latinoamérica ha mejorado considerablemente en la última década. La glucosamina sulfato, el suplemento con mejor evidencia para la osteoartritis, se encuentra en farmacias de toda la región, tanto en presentación de marca como genérica. El precio varía enormemente: en México, un mes de glucosamina genérica puede costar entre 200 y 500 pesos, mientras que las presentaciones de marca importadas superan los 1.000 pesos.
La condroitina suele venderse combinada con glucosamina. El colágeno hidrolizado ha ganado popularidad enorme en los últimos años, impulsado por el marketing en redes sociales, y se vende en farmacias, supermercados y tiendas naturistas de prácticamente todos los países de la región. El colágeno tipo II no desnaturalizado (UC-II), que tiene mejor evidencia para el dolor articular, es más difícil de encontrar y más caro.
Los suplementos de omega-3 están ampliamente disponibles, pero la calidad varía mucho. Muchos productos baratos contienen concentraciones bajas de EPA y DHA, lo que obliga a tomar muchas cápsulas para alcanzar la dosis terapéutica. Es importante leer la etiqueta y verificar el contenido real de EPA+DHA, no solo el total de aceite de pescado.
Un fenómeno específico de la región es la popularidad de los remedios naturales y la herbolaria para el dolor articular. Plantas como la uña de gato, el jengibre, la sábila y el árnica se usan ampliamente, a veces como tratamiento único. Algunas de estas plantas tienen compuestos con actividad antiinflamatoria demostrada en estudios preclínicos, pero la evidencia clínica en humanos es limitada. No es que no sirvan para nada, pero confiar exclusivamente en ellas para una enfermedad articular seria puede ser peligroso.
Ejercicios adaptados: la herramienta más accesible
Si hay algo que la evidencia respalda de forma consistente para el dolor articular, independientemente del diagnóstico específico, es el ejercicio. Y el ejercicio, a diferencia de los suplementos y los medicamentos, es gratuito o casi gratuito. En una región donde el acceso a tratamientos es limitado, esto es enormemente relevante.
El problema es que cuando te duelen las rodillas, la idea de hacer ejercicio suena contraproducente. «Si me duele al caminar, ¿cómo voy a hacer ejercicio?» Es una reacción comprensible, pero equivocada. El reposo prolongado debilita los músculos que sostienen las articulaciones, lo que a su vez aumenta la carga sobre el cartílago y empeora el dolor. Es un círculo vicioso que solo se rompe con movimiento.
Los ejercicios más recomendados para personas con dolor articular se dividen en tres categorías. Primero, ejercicios de fortalecimiento muscular, especialmente del cuádriceps para problemas de rodilla. No necesitas un gimnasio: sentadillas parciales apoyado en la pared, elevaciones de pierna recta sentado en una silla, y caminar cuesta arriba son opciones efectivas y accesibles.
Segundo, ejercicios de flexibilidad y rango de movimiento. La rigidez articular limita la movilidad y contribuye a la pérdida de función. Estiramientos suaves, realizados preferiblemente después de una ducha caliente cuando los músculos están más relajados, ayudan a mantener el rango de movimiento articular.
Tercero, ejercicio aeróbico de bajo impacto. Caminar, nadar o andar en bicicleta — ya sea estática o al aire libre — mejoran la capacidad cardiovascular, ayudan a controlar el peso y tienen un efecto analgésico mediado por endorfinas. La natación es particularmente buena porque el agua soporta el peso corporal y reduce la carga sobre las articulaciones. En muchas ciudades latinoamericanas, las albercas públicas y los programas municipales de actividad física ofrecen acceso a bajo costo.
El tai chi y el yoga adaptado han demostrado beneficios en múltiples ensayos clínicos para personas con artritis. No requieren equipamiento especial, pueden practicarse en espacios reducidos y existen programas comunitarios en muchas ciudades de la región. La clave es empezar gradualmente y adaptar la intensidad a la capacidad individual.
Control del peso: el factor que muchos ignoran
Cada kilo de peso corporal equivale a entre tres y cinco kilos de carga sobre la articulación de la rodilla al caminar. Esto significa que una persona con 10 kilos de sobrepeso está sometiendo sus rodillas a entre 30 y 50 kilos de fuerza adicional con cada paso. Las matemáticas son claras y despiadadas.
América Latina enfrenta una epidemia de sobrepeso y obesidad que tiene un impacto directo sobre las enfermedades articulares. Según datos de la OMS, la prevalencia de obesidad en adultos supera el 20% en la mayoría de países de la región, y en México alcanza el 36%. El sobrepeso y la obesidad no solo aumentan la carga mecánica sobre las articulaciones, sino que el tejido graso produce sustancias inflamatorias que contribuyen a la degradación del cartílago.
Un estudio publicado en Arthritis & Rheumatology demostró que perder solo un 5% del peso corporal reducía significativamente el dolor y mejoraba la función en pacientes con osteoartritis de rodilla y sobrepeso. Perder un 10% proporcionaba mejoras aún mayores, comparables a las de algunos tratamientos farmacológicos. Esto es especialmente relevante en Latinoamérica, donde la pérdida de peso puede ser la intervención más costo-efectiva disponible para muchos pacientes.
Cuándo el dolor articular necesita un médico
No todo dolor articular es una osteoartritis benigna que se maneja con ejercicio y suplementos. Hay señales de alarma que indican la necesidad de una evaluación médica urgente, y reconocerlas puede prevenir complicaciones serias.
Busca atención médica si tu dolor articular se acompaña de hinchazón, enrojecimiento y calor en la articulación. Estos signos sugieren inflamación activa y pueden indicar una artritis inflamatoria, una infección articular o un episodio de gota. Una articulación roja, caliente e hinchada que aparece de forma súbita requiere atención médica el mismo día — no la próxima semana.
La rigidez matutina prolongada — más de 30 minutos — es otro signo que debe investigarse. En la osteoartritis, la rigidez matutina suele durar menos de 30 minutos y mejora rápido con el movimiento. Si te toma más de una hora poder moverte con normalidad por las mañanas, eso sugiere un componente inflamatorio que podría ser artritis reumatoide u otra artropatía inflamatoria.
El dolor articular acompañado de fiebre siempre requiere evaluación médica. Puede tratarse de una artritis séptica — una infección de la articulación — que es una emergencia médica. Sin tratamiento antibiótico adecuado, una artritis séptica puede destruir la articulación en cuestión de días.
El dolor que afecta a múltiples articulaciones de forma simétrica, especialmente las articulaciones pequeñas de las manos y los pies, es sugestivo de artritis reumatoide. Si este patrón te resulta familiar, no lo ignores. La artritis reumatoide tratada a tiempo tiene un pronóstico completamente diferente al de la artritis reumatoide diagnosticada tarde.
Y si el dolor te impide trabajar, dormir o realizar actividades básicas, mereces una evaluación profesional independientemente de cualquier otra consideración. El dolor crónico no tratado afecta la salud mental, las relaciones y la productividad. No es algo que debas simplemente «aguantar».
Estrategias de tratamiento accesible: un resumen práctico
Para una persona en Latinoamérica con dolor articular y recursos limitados, la estrategia más razonable basada en la evidencia sería la siguiente.
Primero, descartar causas que requieran tratamiento específico. Aunque el acceso a especialistas sea difícil, un médico general competente puede identificar señales de alarma y ordenar análisis básicos. La velocidad de sedimentación, la proteína C reactiva, el factor reumatoide y los anticuerpos anti-CCP son pruebas disponibles en la mayoría de laboratorios de la región y pueden orientar el diagnóstico.
Segundo, si el diagnóstico es osteoartritis, priorizar las intervenciones con mejor relación costo-beneficio. El ejercicio regular adaptado y el control del peso son las medidas más efectivas y económicas. Los antiinflamatorios no esteroideos (ibuprofeno, naproxeno) alivian el dolor pero deben usarse a la menor dosis efectiva y durante el menor tiempo posible por sus efectos secundarios gastrointestinales y cardiovasculares.
Tercero, si hay presupuesto para suplementos, la glucosamina sulfato a 1.500 mg diarios es la opción con mejor evidencia para la osteoartritis de rodilla. Los omega-3 a dosis adecuadas son una buena opción si hay un componente inflamatorio, y además aportan beneficios cardiovasculares. El paracetamol, aunque es el analgésico más seguro, tiene una eficacia limitada para el dolor articular según los estudios más recientes.
Cuarto, buscar recursos comunitarios. Muchos municipios y gobiernos locales en la región ofrecen programas de actividad física para adultos mayores, acceso a piscinas públicas, clases de yoga o tai chi comunitarias, y grupos de apoyo para personas con enfermedades crónicas. Estos recursos existen pero no siempre se promocionan adecuadamente.
El papel de la telemedicina
La pandemia de COVID-19 aceleró la adopción de la telemedicina en toda Latinoamérica, y esto ha tenido un impacto positivo en el acceso a reumatología. Consultas que antes requerían viajar horas hasta la capital ahora pueden hacerse por videollamada en algunos sistemas de salud. No es ideal — el examen físico a distancia tiene limitaciones evidentes — pero para el seguimiento de pacientes ya diagnosticados y para la orientación inicial, la telemedicina es mejor que nada.
En Colombia, México y Costa Rica, varios sistemas de salud han implementado programas de teleconsulta en reumatología que permiten a médicos generales en zonas remotas consultar con especialistas en tiempo real. Esto no solo reduce el tiempo de espera, sino que mejora la capacidad diagnóstica en el primer nivel de atención.
Existen también plataformas privadas de telemedicina que ofrecen consultas con reumatólogos a precios accesibles para la clase media de la región. Si no puedes acceder a un especialista por la vía pública, una teleconsulta privada puede ser una inversión que vale la pena para obtener un diagnóstico y un plan de tratamiento adecuados.
Lo que necesita cambiar
El dolor articular en Latinoamérica no es solo un problema médico; es un problema de salud pública que refleja desigualdades estructurales en el acceso a la atención sanitaria. Resolverlo requiere acciones en varios niveles.
Se necesitan más reumatólogos, mejor distribuidos geográficamente. Se necesita formación en reumatología básica para los médicos generales que son el primer punto de contacto para la mayoría de pacientes. Se necesitan políticas de precios que hagan accesibles los medicamentos biológicos y los biosimilares. Y se necesita reconocer que las enfermedades musculoesqueléticas son una causa mayor de discapacidad que no debe seguir siendo la hermana pobre de los sistemas de salud.
Mientras esos cambios llegan — y serán lentos — las personas con dolor articular en la región pueden beneficiarse de información clara y accesible sobre qué funciona y qué no. El dolor articular tiene tratamiento, incluso cuando los recursos son limitados. No siempre será el tratamiento ideal, pero el ejercicio, el control del peso y un uso inteligente de los analgésicos y suplementos disponibles pueden marcar una diferencia real en la calidad de vida.
Nadie debería resignarse a vivir con dolor simplemente porque vive en el lugar equivocado o nació en el nivel socioeconómico equivocado. Ese es el punto de partida, y ojalá sea también el punto de llegada de las políticas de salud en la región.
⚠️ Aviso médico: Este artículo tiene fines informativos y no sustituye la consulta con un profesional de la salud. No inicie, suspenda ni modifique ningún tratamiento sin supervisión médica. Si presenta dolor articular intenso, hinchazón, fiebre o limitación funcional, consulte a un médico lo antes posible.